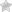Роды после эко
Как развивается эмбрион после переноса во время ЭКО
При экстракорпоральном оплодотворении, процесс зачатия немного иной, однако принцип все же сохраняется. Эмбрионы культивируются в так называемой пробирке и в первые 5 дней яйцеклетка трансформируется: сначала в зиготу (однодневный зародыш), затем в морулы, а после в бластомеры. Спустя 3 дня у яйцеклетки уже сформирован набор хромосом и половая принадлежность, и при наличии 10-16 бластомеров репродуктологи производят подсадку.
Таблица развития выглядит примерно так:
| 1 ДПП | Бластомеры продолжают делиться. |
| 2 ДПП | Эмбрион выходит из оболочки и прикрепляется к тканям матки. При этом женщины отмечают ощущения первых признаков беременности. |
| 3-5 ДПП | Бластоциста приклеиватеся и внедряется в эндометрий, после чего эмбрион начинает питаться ресурсами материнского организма. |
| 6 ДПП | В этот день достаточно часто у будущей мамы наблюдается имплантационное кровотечение. |
| 7 — 10 ДПП | Формируется плацента, зачатки хориона, начинается интенсивный рост гормона ХГЧ. |
| 11-12 ДПП | В этот период уже можно сдать анализ либо сделать тест на беременность. |
Во всем остальном, развитие эмбриона ничем не отличается от зачатия в естественном процессе. В данный период будущей маме необходимо позаботиться о себе, максимально снизить нагрузку, исключить половую жизнь и стрессы.
Мониторинг
Во время стимуляции суперовуляции проводится ультразвуковой мониторинг роста фолликулов яичника, а также созревания эндометрия. Это нужно для корректировки дозы вводимых препаратов, которая может быть увеличена или уменьшена. Все зависит от состояния данных органов. С одной стороны, необходимо получить достаточное количество зрелых яйцеклеток, но с другой стороны, избыточная стимуляция может привести к осложнениям. Зрелым считается фолликул, диаметром 17–20 мм, при толщине слизистой оболочки матки (эндометрия) больше 8 мм.
УЗ-мониторинг
Мониторинг проводится вашим лечащим врачом, как правило, на 2–3-й день менструального цикла. Тогда же назначаются стимулирующие препараты. Следующее исследование роста фолликулов повторяется приблизительно через 5 дней. Дальнейшие исследования проводятся чаще, почти ежедневно до достижения фолликулами размеров, близких к овуляторным. Исследование проводится ультразвуковым датчиком, который вводится во влагалище. Процедура эта безболезненная. Проводить ее безопасно. Для обеспечения стерильности на датчик надевается одноразовый презерватив. Оценивается толщина эндометрия, а также количество, диаметр фолликулов, при этом врач решает вопрос об изменении дозы препаратов. При достижении определенных критериев, обычно на 10–14-й день цикла принимается решение об окончании стимуляции. После этого происходит назначение препаратов чХГ, сообщается точное время их введения, а также дата предстоящей пункции.
Что делать Вам?
Если вам назначен день УЗ-мониторинга, утром нельзя делать никаких инъекций без рекомендаций врача. УЗИ через влагалище проводится при опорожненном мочевом пузыре, иначе врачу нельзя будет увидеть на мониторе яичники. Вам придется раздеться, как для гинекологического осмотра.
Введение чХГ
Препараты чХГ (Прегнил) вводятся для окончательного созревания яйцеклетки. Врач сообщит вам точное время введения препарата, которое обычно приходится на вечерние часы
Очень важно точно соблюдать время введения препарата. Путь введения – внутримышечный
Правила введения те же, что были описаны ранее для внутримышечных средств. Внимательно проверьте дозу препарата, так как ампула может быть 1 500, 5 000 МЕ (Международных Единиц). Половые контакты следует прекратить. Очень важно не опоздать, прибыть на пункцию вовремя, через 35–36 часов после инъекции чХГ. С собой на пункцию желательно взять халат, тапочки, ночную сорочку или длинную футболку, захватите носки. Когда Вам будут делать пункцию, понадобится присутствие супруга.
Естественное оплодотворение
Развитие эмбриона от зачатия до рождения — достаточно сложный период, благополучие которого определяется первыми днями внутриутробной жизни. Оплодотворение играет большую роль в определении пола малыша, а последующий этап, на котором формируются ткани и органы ребенка определяет успешность развития плода.
Любая беременность начинается с середины менструального цикла, а именно с момента оплодотворения яйцеклетки, хотя в акушерстве принято считать началом беременности первый день после менструации. Зачатие происходит в день овуляции, так как способность яйцеклетки к продолжению рода теряется через 12-24 часа после разрыва фолликула.
При естественном процессе зарождения новой жизни, в фаллопиевой трубе после проникновения в яйцеклетку сперматозоида образуется диплоидная клетка, которая начинает делиться в геометрической прогрессии. На 4 день после оплодотворения в зиготе насчитывается 58 деленных клеток, 53 из которых станут основой для формирования тканей и внутренних органов ребенка, а другие 5 — примут участие в формировании плаценты, околоплодного пузыря и пуповины.
На 5 день зигота переходит в стадию бластоцисты, которая характеризуется наличием пузырька с жидкостью и последующим рассасыванием оболочки зиготы. На этом этапе зародыш начинает прибавлять в весе. На 7-10 дни после зачатия начинается имплантация эмбриона в матку.
Рекомендации
Имплантируется эмбрион в матке или нет, не знает никто – ни доктор, ни ученые, ни сама женщина. А потому и увеличить шансы на имплантацию довольно сложно. Общие рекомендации для женщин после эмбриопереноса таковы:
- Принимайте лекарства по графику без пропусков. Если врач назначит прогестерон, не забывайте о дозировке и кратности. Пропущенный прием может привести к снижению уровня гормона относительно нормы. Это сделает имплантацию невозможной. Низкий прогестерон также может привести к отторжению плодного яйца после успешной имплантации.
- Для поддержки беременности на самом начальном этапе нередко дополнительно назначаются «Декапептил», «Диферелин», «Дивигель». Если повышен в крови, рекомендуется прием препарата «Клексан». Схемы сугубо индивидуальны, не занимайтесь самолечением и соблюдайте назначенную вам схему.
- Избегайте физических нагрузок, подъема тяжестей, прыжков, бега, резких приседаний.
- Исключите секс и мастурбацию.
- Не принимайте горячую ванну, не плавайте и не загорайте.
- Откажитесь от курения и алкоголя.
- Настройтесь позитивно, поскольку гормоны стресса нарушают выработку прогестерона и сами по себе могут быть существенным препятствием для имплантации и успешного развития плода.
- Рацион должен быть полноценным, для диет время не подходящее. Постарайтесь употреблять в пищу больше животных белков.
- Каждый день совершайте прогулки на свежем воздухе.
Важные для женщины рекомендации по режиму дня после ЭКО
По завершении процедуры переноса репродуктолог даёт рекомендации относительно образа жизни на ближайшие несколько дней. Согласно этим советам, противопоказано:
1. Подвергать себя стрессам
Важно находиться в нормальной психологической обстановке. Повышенное кровоснабжение матки и активное сокращение её мускулатуры приведут к отторжению зародыша
2. Поднимать любой вес более 1 кг. 3. Вступать в интимную близость.
4. Принимать ванну с горячей водой. 5. Проявлять высокую двигательную активность. В первых 2 дня после процедуры подсадки показано соблюдение постельного режима. 6. Принимать алкоголь. 7. Вводить в рацион новые продукты. 8. Принимать любые медикаменты (кроме препаратов, назначенных наблюдающим врачом). 9. Употреблять отвары или настои (даже те, которые до процедуры не вызывали неблагоприятных реакций). 10. Находиться вблизи химического воздействия (например, в комнате, в которой недавно завершили ремонтные работы).
Также после ЭКО пациентке не рекомендуется находиться на открытом воздухе, особенно в холодное время года. Даже респираторные инфекции могут послужить причиной выкидыша. К тому же, подобные состояния предполагают медикаментозное лечение, что несовместимо с процедурой ЭКО, имплантацией эмбриона.
Любое проявление ухудшения самочувствия – основание для немедленного, внепланового обращения к врачу. К тревожным симптомам относится боль внизу живота, выделение крови из половых путей, повышение температуры тела, спазмы.Запишитесь на приём к врачу в вашем городе
Клиники вашего города
Source: eco.birth-info.ru
Этапы развития после переноса
Развитие эмбрионов после переноса ЭКО зависит от стадии формирования.
Этап мореулы
На этапе морулы – большинство зародышей останавливается в росте из-за наличия генетических повреждений. До этого момента формирование происходит за счет питательных веществ, находящихся в самой яйцеклетке. В дальнейшем в работу включается генетический аппарат, начинается программа естественного отбора. Оставшиеся в живых зародыши продолжают деление, общее число бластомеров — от 10 до 16 единиц.
После включения процесса компактизации происходит упрочнение межклеточных связей, сглаживание поверхностей клеток. Если возникает риск остановки развития на этом этапе, то врач принимает решение о переносе зародыша в женский организм. Исследования доказали, что в матке шансы на выживание у проблемных эмбрионов повышаются.
Дальнейшее развитие трехсуточных зародышей после внедрения не отличается от их культивирования в питательной среде. На четвертые сутки компактизация завершается, бластомеры поделены на две подгруппы:
- клеточную массу – за счет нее происходит образование внутренних тканей и органов;
- трофобласт – он играет важную роль при имплантации плодного яйца, из него формируются оболочки внезародышевого типа: амнион, хорион, желточный мешочек и другие.
Этап бластоцисты
На этапе бластоцисты – с момента деления бластомеров на подгруппы в моруле возникает свободное пространство. Когда полость по размеру равна половине ее размера, зародыш становится бластоцистой. Уровень выживаемости зависит от указанных показателей.
Развитие пятисуточного эмбриона происходит по схеме:
- увеличение полости;
- растяжение прозрачной оболочки;
- хетчинг или ее разрыв.
Бластоциста полностью готова к имплантации, проводится ее пересадка в женский организм. Следующие этапы – это развитие эмбрионов после переноса по дням после ЭКО (пятидневных зародышей).
Этап гаструлы
На стадии гаструлы – процесс имплантации происходит на шестые-седьмые сутки после оплодотворения или третьи-четвертые для трехдневных зародышей (первые-вторые – для пятидневок). Наблюдается прилипание бластоцисты к слизистому покрову матки, из трофобласта появляются ворсинки, отвечающие за проникновение в эндометриальные слои органа.
Вживление заканчивается к девятому дню, эмбрион погружен в матку. Следующим этапом считают запуск механизма формирования плаценты, внутренних органов зародыша, выработку ХГЧ. Увеличение гормонального уровня происходит ежедневно, через две недели можно проводить тестирование на удачную беременность.
Дальнейшее развитие эмбриона
Развитие эмбрионов после переноса в женский организм по дням после ЭКО имеет характерные особенности:
- Влияние благоприятной среды позволяет начать деление клеток зародыша на два типа. К развитию подключается собственный набор хромосом эмбриона, от его соответствия принятым нормам зависит выживаемость. Пациентка получает рекомендации по приему фолиевой кислоты.
- Зародыш покидает пределы белковой оболочки, в которой он находился все время. Изменение состояния помогает в прикреплении к стенке матки при помощи формирующихся ворсинок. Если эмбрион неспособен самостоятельно покинуть пределы белковой оболочки, то врачи поводят вспомогательный хетчинг.
- Контакт с внутренними маточными слоями приводят к активизации выработки особого фермента. Он необходим для самостоятельной имплантации внутри женского организма, процесс относится к стадии инвазии. Выделяющийся фермент провоцирует растворение слизистых тканей, что позволяет надежно закрепиться эмбриону. Женщина в это время не испытывает неприятных ощущений.
- На четвертые сутки после ЭКО-переноса происходит активное погружение зародыша в слизистую поверхность матки. От полноценности процесса зависит показатель вынашивания беременности. В этом периоде женщинам рекомендуется соблюдение постельного режима, особенно при предыдущих неудачных попытках экстракорпорального оплодотворения. Стадия бластоцисты переформируется в гаструлу.
- Пятый день с момента переноса эмбрионов характеризуется физиологическими изменениями. Образование ворсинок трофобласта помогает эмбриону прочно крепиться к эндометрию. Специфические ворсинки, закрепленные в маточном слое, позволяют зародышу беспрепятственно получать кислород, питательные вещества. Наблюдается выделение конечной продукции метаболизма.
- Шестые сутки формирования приводят к активному продуцированию гормона ХГЧ. Его начальной концентрации недостаточно для проведения тестирования на беременность. Процесс имплантации подходит к завершению, начинаются очередные физиологические изменения. Женщины должны придерживаться рекомендаций лечащего врача – отсутствие патологий в этом периоде не гарантирует нормального течения второй части процесса.
- Седьмой день характеризуется поэтапным развитием плаценты. Имплантация завершена, эмбрион погрузился в стенку матки, возникший дефект на слизистой оболочке затягивается эпителиальными тканями.
- Восьмые сутки – время усиленной выработки гормона ХГЧ, который продолжается до 11 для пребывания зародыша в матке. Стадия гаструлы заканчивается, происходит переход в стадию эмбрионального развития.
Успешность проведенного экстракорпорального оплодотворения подтверждается при помощи теста на беременность – после двух недель от момента манипуляции. Женщине рекомендуется ультразвуковое исследование, которые назначается в периоде от 2,5 до 3 недель. УЗИ позволяет вторично подтвердить успех операции.
Как определить срок беременности после криопереноса?
Указанные выше способы исчисления срока гестации являются наиболее точными
После криопереноса будущая мама попадает под пристальное внимание докторов. Она обязана регулярно проходить гинекологический осмотр, делать УЗИ, сдавать кровь и мочу на анализ
Эти диагностические методы позволяют выяснить срок вынашивания малыша, хотя в случае искусственного оплодотворения они являются вспомогательными.
На гинекологическом осмотре
Опытный врач-гинеколог умеет считать срок беременности во время интравагинального осмотра вплоть до дня зачатия. Однако такой способ определения возможен только до 10–14 недель гестации. В этот период времени развитие эмбриона происходит одинаково практически у всех женщин, поэтому ошибки маловероятны.
Начиная со второго триместра возникают индивидуальные различия в развитии плода и течении гестации. Если будущая мама весь срок ходит к одному и тому же врачу, то по изменениям размера матки, округлости живота он может установить возраст плода. Посторонний врач назовет лишь приблизительный срок, который может отличаться от реального на несколько дней.
На каждом осмотре гинеколог:
- измеряет окружность живота;
- проверяет подвижность плода;
- определяет положение дна матки.
На поздних этапах ему нет необходимости осматривать женщину на гинекологическом кресле, поскольку матка легко прощупывается через живот. Вагинальный осмотр может понадобится только перед родами для оценки состояния шейки матки.
С помощью УЗИ
УЗИ является обязательным диагностическим методом, который назначается всем беременным. Как правило, будущим мамам делают сонографию три раза – на 11–14 неделях, на 18–21 неделях и на 30–34 неделях. Женщине, зачавшей в результате ЭКО, УЗИ может потребоваться чаще.
До 8 недели гестации по результатам ультразвуковой диагностики можно безошибочно определить возраст эмбриона. Это объясняется тем, что размеры зародыша на этих этапах практически у всех одинаковы. После этого основная цель сонографии заключается в отслеживании развития плода и сопоставлении показателей с нормативными.
Метод фетометрии необходим для измерения следующих параметров:
- масса;
- длина;
- копчико-теменной размер;
- толщина воротниковой зоны;
- бипариетальный размер;
- длина бедренной кости, предплечья;
- окружность головы, живота.
Со второго триместра развитие плода имеет индивидуальные особенности. Основная задача врачей-сонологов – определить, входят ли полученные на фетометрии показатели в рамки нормы. Границы нормальных результатов довольно широки, поэтому считать по ним срок гестации вплоть до дня затруднительно.
Другие методы
Одним из способов определить срок беременности является анализ крови на гормон ХГЧ. Хорионический гонадотропин начинает секретироваться после имплантации бластоцисты в эндометрий матки – это происходит через 5–6 дней после криопереноса. В первые дни его концентрация слишком мала, поэтому анализ назначают на 4–5 акушерскую неделю.
В первом триместре уровень ХГЧ стремительно растет и достигает своего пика на 12–13 неделях, а затем постепенно снижается. Данный метод не является способом определения срока гестации, его можно вычислить лишь косвенно, потому что колебания гормона слишком велики и на его содержание влияют множество факторов, в том числе и многоплодная беременность, которая при ЭКО не редкость.
Может ли будущая мама самостоятельно определить, сколько времени ей осталось до родов? Один из домашних методов позволяет посчитать оставшиеся месяцы до родоразрешения по шевелениям малыша. Если беременная ощутила, как у нее в животике толкается малыш, то середина вынашивания уже позади. Первое шевеление беременные обычно чувствуют на 19–20 неделе.
Рекомендации женщинам после переноса эмбрионов
Сразу же после процедуры лечащий врач дает пациентке список назначений и советы, которые позволят создать наиболее благоприятные условия для имплантации эмбрионов. Точное выполнение рекомендаций позволяет создать оптимальную базу для достижения ожидаемого эффекта.
В список основных требований входит:
- Соблюдение постельного режима – в течение 24-48 часов пациентка должна отдыхать. Через двое суток ограничения заканчиваются, нужно увеличить двигательную активность – дальнейшее нахождение в кровати может спровоцировать проблемы с кровообращением в органах малого таза.
- Исключение перенагрузок – запрещается поднимать тяжелые предметы, проводить интенсивные тренировки, бегать, прыгать, выполнять тяжелую физическую работу. Излишняя нагрузка может стать причиной отторжения плодного яйца.
- Избегание контактов с вредными веществами – химикаты, яды, краска, лаки, ацетон и бензин могут способны спровоцировать отравление. Интоксикация организма – одна из причин неудачного экстракорпорального оплодотворения.
- Изменение ежедневного рациона – после проведенной процедуры рекомендуется обогащенное белками меню. Лечащий врач или диетолог даст лучшие советы по питанию, определит список разрешенных или запрещенных продуктов.
- Соблюдение режима терапии – после манипуляции многим пациентам назначается прогестероновое лечение. Оно позволяет повысить вероятность удачной имплантации, сохранить беременность на ранних сроках.
- Предотвращение простудных заболеваний – грипп, ОРЗ, ОРВИ часто становятся источником гибели зародышей, даже после внедрения плодного яйца в стенку матки. Пациентки должны снизить количество поездок на общественном транспорте, посещений мест скопления людей: рынков, крупных магазинов.
- Отказ от приема лекарственных препаратов – любые медикаменты, не прописанные лечащим врачом, находятся под запретом. Фармацевтическая промышленность не изобрела абсолютно безопасных медикаментов, которые не имеют влияния на плод. Их может назначать только ведущий беременность гинеколог.
- Ограничение половых контактов – повышенный тонус матки из-за возбуждения мешает нормальной имплантации плодного яйца. Изменения в скорости циркуляции крови и резкие сокращения детородного органа приводят к отторжению и гибели зародыша. Вопрос супружеских обязанностей обговаривается с врачом, который определит сроки возврата к привычной половой жизни.
- Запрет на алкогольную и табачную продукцию – курение и спиртное плохо сказываются на работе системы кровообращения. Игнорирование требования может привести к самопроизвольному аборту, развитию патологический изменений плода.
- Исключение негативного воздействия стресса – ссоры, необоснованная нервозность, конфликты и переживания играют плохую роль в успешности проведенного ЭКО.
О начале жизни
Интересный период начинается с момента забора репродуктологами мужских и женских половых клеток. В их задачу входит оплодотворение яйцеклетки при помощи чашки Петри или через процедуру ИКСИ, с целевым введением под оболочку ооцита отдельных сперматозоидов.
Через несколько часов после оплодотворения начинается следующий этап – эмбриологический. На следующие сутки будущей матери сообщается, сколько эмбрионов получилось создать. Зародыши переносятся в специализированную питательную среду, где они продолжают развиваться под постоянным контролем врачей клиники.
Эмбриологи проводят оценку скорости дробления каждой из яйцеклеток, перешедшей в стадию зиготы. Проверка определяет толщину клеточных стенок и мембран, внешний вид клетки, количество ядер – не больше двух. В результате исследования зародыши делятся на четыре типа по качеству:
- А – отлично;
- В – хорошо;
- С – удовлетворительно;
- Д – неудовлетворительно.
К экстракорпоральному оплодотворению допускаются эмбрионы категории А и В, в случае проблем может использоваться тип С. Зародыши, получившие оценку «Д» не рекомендованы для переноса. От уровня соответствия качеству зависит вероятность успешного внедрения плодного яйца.
Протоколы стимуляции суперовуляции
При экстракорпоральном оплодотворении применяются разные виды протоколов. Следует помнить, что жестких схем лечения нет, для каждого из приведенных ниже протоколов возможны индивидуальные вариации.
«Чистый протокол»
У некоторых женщин применяются схемы стимуляции без блокады гипофиза. Для этого используются только препараты, содержащие ФСГ, например Пурегон Пэн. Такая схема называется «чистой». Ее недостатком является вероятность преждевременной овуляции (разрыва) фолликула еще до пункции, что делает невозможным получение яйцеклеток. При этом протоколе введение стимулирующих препаратов начинается со 2–3 дня менструации, а продолжается 9–14 дней. Ежедневная доза корректируется врачом в зависимости от данных УЗИ, которое выполняется обычно 4–5 раз за весь период стимуляции. Для окончательного созревания фолликулов вводится ХГЧ, например Прегнил, через 35–36 часов производится пункция фолликулов.
«Длинный протокол»
Протокол называется «длинным», потому что, как правило, он начинается с 21–23-го (редко со 2–3-го) дня менструального цикла, предшествующего стимуляции. Чтобы заблокировать гипофиз, первые 5 дней от начала лечения, принимается только агонист. После достижения блокады гипофиза наступает менструация, а со второго — третьего дня от ее начала проводится стимуляция препаратами, содержащими ФСГ, так же, как при «чистой» схеме, но совместно с продолжающимся введением агониста.
«Оптимальный протокол»
При использовании нового антагониста Оргалутрана протокол стимуляции значительно укорачивается, хотя сохраняется выраженная легко обратимая блокады гипофиза. Стимуляция начинается, как при «чистой» схеме, со 2–3 дня менструального цикла путем ежедневного введения препарата, содержащего ФСГ. Затем с 5-го или 6-го дня стимуляции делаются ежедневные инъекции Оргалутрана, однако стимуляция продолжается. Таким образом, «Оптимальный протокол» становится коротким, соответственно эффективным. Комбинация препарата нового покаления Пурегона с Оргалутраном (антагонист) — это:- сокращение сроков лечения;- лучшая переносимость инъекций;- доказанная эффективность.Благодаря этому совместное использование Пурегона с Оргалутраном можно назвать – « Два слагаемых надежды при лечении бесплодия».