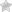Определение и возможные признаки беременности
Беременность и базальная температура
Ее измерение необходимо для того, чтобы определить благоприятный для зачатия период менструального цикла, то есть овуляцию. В первой его фазе температура во влагалище не превышает 36,8-36,9 градуса Цельсия. Она может быть разной, но вышеуказанный показатель является максимально возможным. Далее, в следующей фазе цикла (лютеиновой), под воздействием прогестерона показатели базальной температуры увеличиваются. Они могут достигать 37,1-37,3 градуса Цельсия. Лютеиновая фаза длится несколько дней, и в этот период как раз и происходит овуляция. Яйцеклетка выходит из яичника, она готова для оплодотворения сперматозоидом. И если женщина планирует беременность, то необходимо, чтобы незащищенный половой акт состоялся именно в этот период, когда температура во влагалище повысилась.
За несколько дней до очередной менструации температурные показатели снова снижаются, они опускаются до первоначальных 36,8-36,9 градусов. Если же в преддверии месячных женщина продолжает фиксировать их на уровне свыше 37, то это с большой вероятностью является свидетельством того, что зачатие произошло.
Напомним, что повышение базальной температуры в период овуляции обусловлено гормоном прогестероном. Если женская яйцеклетка в это время оплодотворяется мужской, то выработка прогестерона продолжается. Это необходимо для поддержки развития плода. Далее, после четвертого месяца беременности, температурные показатели во влагалище начинают падать. Они опускаются ниже 37 градусов, поскольку количество вышеуказанного гормона уменьшается. Тогда уже нет смысла фиксировать температурные данные.
Отметим, что базальная температура может подсказать и о неблагополучии в протекании беременности. Так, при замершей, она снижается на 0,8-1 градуса. И это, опять же, связано с тем, что плод погибает, соответственно прекращает вырабатываться прогестерон.
Если женщина обнаруживает падение базальной температуры в первом триместре, то ей нужно обратиться к врачу. Возможно, это свидетельство угрозы выкидыша, который можно остановить. Также настораживать должно и повышение базальной температуры до 37,7 градуса. Порой ее показатель может достигать и 38, если у беременной начался воспалительный процесс.
Итак, базальная температура помогает точно определять у обычных женщин периоды овуляции, а у беременных женщин — патологии вынашивания.
Выделения
При вынашивании беременности выделения из половых путей могут быть нормальными, физиологическими, а могут приобретать патологический характер.
Нормальные выделения
Поскольку во время беременности женский организм находится во власти гормона прогестерона, он-то как раз и повинен в изменении количества и качества влагалищного секрета.
Обильные, белые или прозрачные выделения без запаха, не сопровождающиеся зудом, жжением, болью и не причиняющие дискомфорта беременной женщине, считаются нормальными.
В конце беременности появляются слизисто-сукровичные выделения, которые являются предвестниками родов. Это тоже вариант нормы. Они говорят о том, что рождение малыша уже очень скоро. Бояться их не стоит, а вот в роддом следует поторопиться.
Недостаточное увлажнение
Нередко беременные сталкиваются с проблемой недостаточного увлажнения или сухости во влагалище. Это обусловлено следующими факторами:
- изменение гормонального фона, приводящее к уменьшению числа лактобактерий и изменению кислой среды влагалища;
- неправильный подбор гигиенических средств или аллергическая реакция на них;
- нарушение правил интимной гигиены;
- если сухость во влагалище появляется в моменты половой близости, причину следует искать в психоэмоциональной сфере.
Лечение сухости влагалища заключается в устранении вызывающей ее причины.
Особенности патологических выделений
Их появление служит сигналом безотлагательного обращения к врачу:
- Белые, обильные, творожистые выделения, иногда с кисловатым запахом встречаются при молочнице. При исследовании анализа мазка обнаруживаются нити мицелия или грибы рода Candida. Обычно, выделения при кандидозе сопровождаются сильным зудом и жжением во влагалище. Зуд может усиливаться в ночное время, после полового контакта или гигиенических процедур. В этом случае необходимо лечение молочницы, особенно если беременность протекает с осложнениями. Для лечения применяют противогрибковые препараты, которых на фармацевтическом рынке немало. Назначает медикаменты врач после обследования. После лечения необходимо восстановить нормальный баланс микрофлоры влагалища.
- Желтые или желто-зеленые, пенистые выделения с запахом, сильным зудом и чувством жжения в области половых органов являются основным симптомом венерических заболеваний – трихомониаза и гонореи. Диагноз устанавливается с помощью микроскопического и бактериологического исследования мазка. Лечение проводится противомикробными и антибактериальными препаратами совместно с половым партнером.
- Мажущие грязно-коричневые выделения свидетельствуют об угрожающем выкидыше или угрозе преждевременных родов. Если оставить их без внимания, то можно потерять ребенка. Своевременное обращение в акушерский стационар способствует благоприятному исходу беременности.
- Кровянистые выделения из влагалища – очень опасный симптом, который может служить признаком отслойки плаценты или начавшегося выкидыша. Кровянистые выделения создают угрозу жизни матери и ребенка. При их появлении нужно срочно вызвать скорую помощь.
- Жидкие водянистые выделения из половых путей при недоношенной беременности могут быть преждевременно излившимися околоплодными водами. После излития вод всегда есть угроза того, что малыш родится раньше срока. Показана срочная госпитализация. Если воды отошли в конце беременности, следует срочно отправиться в больницу. Когда изливаются воды при доношенной беременности, есть риск выпадения пуповины или мелких частей плода. Таким образом, появление жидких водянистых выделений, независимо от срока беременности, служит показанием для экстренной госпитализации.
Если будущая мама обнаружила у себя неприятные ощущения во влагалище, причиняющие ей боль и изменяющие качество ее жизни, а также патологические влагалищные выделения — не нужно пытаться справиться с ними самостоятельно. Некоторые симптомы могут нанести вред женщине и ее малышу, и даже быть смертельно опасными
Важно своевременно обратиться за медицинской помощью
Вероятные признаки беременности на ранних сроках
Вероятные признаки беременности – это объективные признаки, касающиеся изменений в половых органах и в молочных железах, они характерны для беременности, хотя иногда могут зависеть и от других причин. Вероятные признаки являются только вспомогательными при диагностике беременности. К ним относятся:
- прекращение менструации;
- увеличение размеров матки, её консистенции (определяет врач-гинеколог во время обследования);
- синюшность (цианоз) слизистой влагалища и шейки матки;
- выделение молозива из сосков при надавливании на молочную железу – густой желтоватого цвета жидкости;
- положительные лабораторные (определение «гормона беременности» хорионического гонадотропина – ХГЧ (кровь сдается из вены)) и экспресс-тесты на беременность (реагируют на ХГЧ в моче);
- наличие плодного яйца в матке (трансвагинальное УЗИ). Необходимо исключить пузырный занос (опасное заболевание, при котором отмечаются все клинические и лабораторные признаки беременности, но при этом в полости матки нет эмбриона, а есть множество пузырьков, количество которых стремительно увеличивается).
Одним из самых главных признаков беременности женщины считают задержку менструации. Однако это справедливо только для тех женщин, которые имеют регулярный менструальный цикл. Без других признаков сама по себе задержка не может достоверно свидетельствовать о наступлении беременности.
.
Существует множество других причин, по которым менструация задерживается на несколько дней или прекращается полностью. Так задержка менструации может наблюдаться при стрессе, изменении веса (слишком быстрый набор или резкое похудение), повышенные умственные или физические нагрузки, воспалительные заболевания матки и придатков, поликистоз яичников (нарушение функции яичников), прекращение приема (отмена) комбинированных оральных противозачаточных средств (КОК) и другое.
Если менструация отсутствует на протяжении четырех-шести месяцев у женщин, у которой раньше был нормальный менструальный цикл, то данное состояние принято называть аменореей.
Увеличение размеров матки. Во время беременности матка меняется: у небеременных женщин она имеет грушевидную форму, у беременных приобретает шаровидную форму. Изменение формы матки сама женщина проверить не может. Это изменение определяет врач-гинеколог на кресле при двуручном исследовании. Увеличение матки заметно врачу на пятой-шестой неделе беременности. Однако увеличение размеров матки наблюдается и при таком заболевании, как внутренний эндометриоз матки (аденомиоз).
Синюшность (цианоз) слизистой влагалища и шейки матки. Изменение розового цвета слизистой оболочки на синюшный (цианоз) является одним из вероятных признаков развития эмбриона. Как правило, синюшный оттенок шейка матки приобретает на 6-8 акушерской неделе.
.
Использование экспресс-теста для установления беременности, который можно купить в любой аптеке, дает результаты при задержке на ранних сроках или прекращении менструации. Однако тест не дает 100% гарантию и зачастую дает ложно-положительные или чаще ложноотрицательные результаты. Если нет возможности и желания ждать, и хочется как можно скорее узнать о наступлении (или отсутствии беременности) на первых днях задержки, можно сдать кровь на уровень гормона в лаборатории.
Определение уровня ХГЧ. По уровню гормона можно диагностировать беременность: в крови ХГЧ определяется уже на второй неделе от зачатия (в первые дни задержки), концентрация ХГЧ в моче показывает наличие или отсутствие беременности на несколько дней позже, чем в сыворотке крови.
Однако несмотря на достаточно высокий процент диагностики беременности уровень бета-ХГЧ не всегда свидетельствует о наступлении «интересного положения». Так гормон может диагностировать раковые опухоли (рак желудка, новообразования лёгких, почек, матки и др.).
Наличие плодного яйца в матке на ранних сроках беременности также не всегда свидетельствует о зачатии ребенка. Так необходимо исключить редкую патологию – пузырный занос, при котором женщина ощущает практически все признаки беременности на ранних сроках: матка увеличена, по утрам ощущается тошнота и рвота, уровень ХГЧ высокий, на УЗИ определяется плодное яйцо, однако не регистрируется сердцебиение плода и отсутствуют другие достоверные признаки беременности.
Когда ждать первых симптомов
Желанное появление малыша или нет, женщину крайне интересует, когда проявляются симптомы беременности. Ее отсчет начинается с первого дня предшествующих месячных.
Зачатие происходит в середине цикла. Но на этой фазе ждать каких-либо ощущений не стоит. О них говорят лишь особо впечатлительные женщины, хотя они связаны скорее с нетерпением, а не физиологическими изменениями.
Единственное, что можно обнаружить, — усиление выделений из влагалища. Такая реакция организма связана с тем, что шейка матки активнее производит слизь для последующего образования защитной пробки.
Еще через 6-10 дней плодное яйцо занимает свое место в матке. С этого события можно рассуждать о том, когда начинаются симптомы беременности, потому что кое-какие из них уже ощущаются. Например, к слизи из половых путей может подмешаться кровь и слабая боль в животе. Эти признаки обычно пугают, так как, по словесному описанию, выглядят угрожающе. Но бояться нечего, если это не длится более 2 дней. Процесс внедрения яйцеклетки в слизистую матки протекает с повреждением сосудов.
Впрочем, у большинства это событие видимых проявлений не имеет. И для них вопрос, через сколько появляются симптомы беременности, по-прежнему актуален. С момента имплантации эмбриона можно говорить о том, что зачатие произошло. По мере развития плода меняется гормональный фон женщины, что сказывается на ее самочувствии. Уже на двухнедельном сроке можно почувствовать свое новое состояние.
Рекомендуем прочитать о том, как отличить ПМС от беременности. Из статьи вы узнаете о признаках ПМС и беременности, экспресс-тестах на беременность, причинах нарушений менструального цикла.
А здесь подробнее о ранних признаках беременности.
Внематочная беременность
Не только опасное, но и угрожающее жизни матери состояние, при котором рекомендовано как можно скорое диагностирование с дальнейшей реабилитацией. Коричневые выделения в данной ситуации начинают мазаться практически сразу, при этом сама женщина ощущает все симптомы беременности: тошноту, рвоту и нагрубание желез.
Такое положение обусловлено тем, что при креплении плода к стенкам неприспособленного органа так же, как и при нормальном течении беременности, происходит выработка гормонов беременности, которые и провоцируют ощущение беременности.
При внематочной локализации плодного яйца симптоматика и интенсивность выделений коричневого цвета зависит от того, в каком месте именно произошло крепление плода. К примеру, если локализация произошла к стенкам фаллопиевой трубы около яичника, то симптоматика начинает развиваться еще до того, как женщина узнает о своем положении: на 4-5 неделе эмбрионального развития. При этом наблюдаются выделения, изначально напоминающие собой естественные секреции при начале менструации: коричневатые пастообразные в небольшом количестве без запаха.
Однако уже совсем скоро симптоматика меняется, появляются резкие боли, которые нарастают, имеют нетерпимую интенсивность, режущий характер. При этом могу наблюдаться как слабые коричневатые выделения, так и интенсивные красные. Последний вариант говорит о том, что начался или происходит выкидыш. Состояние, опасное для жизни женщины.
Физиологические изменения при беременности
С момента имплантации и до начала родов требования плода будут неуклонно возрастать, что повлечет за собой изменения во всех системах женского организма и тканях:
- эндокринной системе;
- центральной и периферической нервной системе;
- сердечно-сосудистой;
- пищеварительной;
- выделительной;
- в опорно-двигательном аппарате;
- иммунной;
- коже и ее придатках (волосы, ногти).
Меняется основной обмен. Развивающийся плод будет заставлять организм беременной женщины постоянно адаптироваться к увеличивающейся нагрузке, в связи с этим с первых недель беременности будут наблюдаться физиологические изменения.
Все важные микроэлементы, белки, углеводы, жиры будет получать из материнской крови, через нее же будет происходить выведение метаболитов обмена и распада. Это одна из причин изменения вкуса, появление признаков раннего токсикоза, изменения цвета стула и мочи.
В 85% случаев беременные не нуждаются во вмешательстве со стороны врачей. Требуется лишь наблюдение и психо-эмоциональная поддержка. 15% — попадают в определенную группу риска из-за присутствия хронических заболеваний. Эти женщины требуют пристального медицинского наблюдения.
Причины болей во влагалище при беременности
Причин болевых ощущений во влагалище у беременных может быть несколько. Например, если боль сочетается с зудом, тогда место расположения очага инфекции ― мочеполовая система. Появление таких болей возможно в результате психологического волнения, в частности во время полового акта (или же после него). Иногда беременные женщины жалуются на боли во влагалище, но полное их обследование обнаруживает, что это спазмы, отдающие во влагалище, а истинная причина болезни скрывается в прямой кишке.
Причиной болей во влагалище у беременных также могут быть последствия венерических болезней, урогенитальных инфекций (уреаплазмы, микоплазмы, хламидий, кандиды, вирусов полового герпеса и т.д.).
Результатом распространения этих инфекций может быть воспаление шейки и тела матки, придатков, слизистой оболочки вульвы и самого влагалища.
Во время обследования женщина должна сдать анализ мочи, в первую очередь для того, чтобы удостоверится, что боли действительно кроются во влагалище, а не являются симптомами воспаления мочевого пузыря. Помните, что воспаление влагалища сопровождается выделениями с неприятным запахом, их количество значительно увеличено, а консистенция и вид часто могут быть гнойно-слизистыми. Акушер-гинеколог обязательно должен взять мазок из влагалища для проведения анализа на флору и бактериальные посевы из канала шейки матки.
Влагалище при беременности
Каждая беременная женщина должна внимательно следить за своим здоровьем, что связано с беспокойством о нормальном развитии ребёнка. Но не любое из изменений привычного состояния является патологией и требует лечения.
Следует знать, что в период беременности в организме будущей матери происходят значительные метаморфозы, в связи с которыми женщина может ощущать чувство дискомфорта в области поясницы, живота или груди. Некоторые из них являются своеобразной адаптацией организма к изменениям в гормональном фоне и не представляют никакой опасности ни для самой беременной, ни для её будущего малыша. Однако не стоит игнорировать сильные боли, которые могут быть явными признаками серьезных заболеваний, возникших в любом женском органе, в том числе и во влагалище при беременности, о чём и будет идти речь в нашей статье.
Что происходит с влагалищем во время беременности?
Во время беременности наружные женские половые органы становятся рыхлыми, а слизистая оболочка входа во влагалище приобретает отчётливую синюшную окраску. Иногда на них возможно возникновение варикозного расширения вен.
Вследствие обильного увлажнения и кровообращения во время беременности слизистая оболочка влагалища может стать рыхлой и мягкой. Также у влагалища в этот период очень повышается способность к всасыванию — и оно легко поддаётся разрывам, сильно кровоточа при этом. Бывают случаи, когда ткани влагалища травмируются даже при самом минимальном трении, вследствие чего появляются болевые ощущения и дискомфорт.
Во время беременности происходит гиперплазия (увеличение количества структурных элементов тканей из-за их избыточного новообразования) и гипертрофия (увеличение массы и объёма органа, а также его клеток под влиянием разных факторов) соединительнотканных и мышечных элементов влагалища. Вместе с этим усиливается кровоснабжение его стенок и наблюдается повышенное пропитывание всех слоев влагалища, вследствие чего его стенки становятся легкорастяжимыми. Из-за венозного застойного полнокровия слизистая оболочка влагалища приобретает характерную синюшную окраску. Вследствие усиления процессов транссудации (выхода жидкой части крови из капилляров) увеличивается жидкая часть влагалищного содержимого. В многослойном плоском эпителии откладывается много гликогена (основного запасного углевода человека), что создает комфортные условия для размножения лактобацилл, которые являются самыми главными среди молочнокислых бактерий
Молочная кислота, которую выделяют все эти микроорганизмы, поддерживает кислую реакцию влагалищного содержимого, что очень важно для угнетения восходящей инфекции
Боли во влагалище при беременности
Если будущая мама хочет, чтобы ребёнок родился сильным и здоровым, то ей, конечно же, ни в коем случае нельзя не обращать внимания на боли во влагалище, поскольку это может быть очень тревожным сигналом. Такие болевые ощущения чаще всего являются следствием патологических процессов, происходящих в организме беременной женщины, и иногда бывает достаточно сложно провести их более конкретную диагностику.
В большинстве случаев боли во влагалище сочетаются с нетипичными выделениями и зудом. Перед посещением врача постарайтесь понаблюдать за собой и, возможно, вы установите закономерность возникновения этих болей, что может быть связано с небольшими физическими нагрузками или стрессом
Не забудьте также обратить внимание на характер выделений, ведь любые ваши уточнения могут помочь гинекологу при диагностировании причин возникновения болевых ощущений. Ведь только врачу могут быть известны различные болезненные состояния при беременности, назначение лечения которых возможно лишь после диагностики
Причины болей во влагалище при беременности
Причин болевых ощущений во влагалище у беременных может быть несколько. Например, если боль сочетается с зудом, тогда место расположения очага инфекции ? мочеполовая система. Появление таких болей возможно в результате психологического волнения, в частности во время полового акта (или же после него). Иногда беременные женщины жалуются на боли во влагалище, но полное их обследование обнаруживает, что это спазмы, отдающие во влагалище, а истинная причина болезни скрывается в прямой кишке.
Причиной болей во влагалище у беременных также могут быть последствия венерических болезней, урогенитальных инфекций (уреаплазмы, микоплазмы, хламидий, кандиды, вирусов полового герпеса и т.д.).
Какие ощущения во влагалище могут быть при беременности
Будущая мама всегда прислушивается к переменам в ее организме и некоторые из них не беспочвенно вызывают у нее тревогу и волнение. С какими же патологическими ощущениями во влагалище может встретиться беременная женщина?
Внешний зуд
Зуд во влагалище во время беременности – неприятная проблема, дающая повод для беспокойства будущей маме. Подробнее про зуд и жжение при беременности→
При внешнем зуде неприятные ощущения появляются в области половых губ и входа во влагалище. Временами ощущение становится настолько нестерпимым, что может быть причиной нервозности беременной и вызывать психоэмоциональный дискомфорт.
К внешнему зуду могут привести:
- Белье из синтетических тканей. Материал плохо пропускает воздух, это служит благоприятным условием для размножения патогенной микрофлоры. Для поддержания нормального баланса влагалищной микрофлоры беременным рекомендуется носить нижнее белье только из натуральных тканей.
- Использование средств для интимной гигиены (туалетного мыла, геля, антибактериальных косметических средств), которые приводят к сухости слизистой оболочки влагалища, вызывая зуд или неприятное чувство жжения во влагалище, а иногда и аллергические реакции. Если возникла такая проблема – откажитесь от использования средств для интимной гигиены, подмывайтесь обычной проточной водой 2 раза в день и чаще меняйте ежедневные прокладки.
Внутренний зуд
Причиной такой неприятности является нарушение динамического равновесия микрофлоры влагалища, активное размножение болезнетворных бактерий.
Внутренний зуд во влагалище у беременной женщины может встречаться по нескольким причинам:
- снижение иммунитета, что в какой-то степени имеет место быть при беременности;
- половые инфекции (генитальный герпес, кандидоз или молочница, трихомонадный кольпит, гонорея);
- сахарный диабет;
- изменение гормонального фона;
- стрессы или психоэмоциональное напряжение женщины.
Тянущие боли
Тревожный симптом, причинами которого могут быть:
- Укорочение шейки матки и, как следствие, истмикоцервикальная недостаточность (ИЦН), которая может стать причиной самопроизвольного выкидыша или преждевременных родов. При своевременном обращении к врачу можно провести коррекцию ИЦН с помощью наложения швов на шейку матки или введения акушерского пессария.
- Повышение тонуса матки может также сопровождаться болями во влагалище. Если гипертонус матки и боли во влагалище сохраняются длительное время – не следует откладывать визит к врачу. Возможно, потребуется курс сохраняющей беременность терапии.
- Тянущие боли, отдающие во влагалище, могут провоцировать запоры. Это осложнение легко устраняется с помощью диеты и нормализации стула беременной.
Колющие боли
Если покалывание возникает при кашле, чихании, носит кратковременный характер, то это можно считать вариантом нормы. Тяжелых последствий оно не вызывает и проходит самостоятельно.
На какие колющие боли нужно обратить внимание:
Колоть во влагалище может после полового акта, причиной чего является недостаточное увлажнение или же урогенитальные инфекции. При половых инфекциях колющие боли могут сопровождать внешний и внутренний зуд и неприятно пахнущие выделения
Крайне важно точно диагностировать урогенитальную инфекцию и провести своевременное лечение во избежание осложнений беременности.
Колющие боли часто встречаются при цистите и сопровождаются резями при мочеиспускании, ложными позывами. Для подтверждения цистита нужно сдать анализ мочи, пройти УЗИ мочевого пузыря
Назначенное врачом лечение быстро устранит все симптомы.
Если колет на последней неделе беременности, то, скорее всего, скоро начнутся схватки.
Жжение
Опять-таки, жжение во влагалище появляется на фоне гормональной перестройки и снижения иммунитета организма беременной женщины.
Кроме того, жжение часто может быть проявлением молочницы, генитального герпеса, бактериального вагиноза, неспецифического кольпита.
Диагностировать эти заболевания специалисту не составит труда, поэтому своевременное обращение к врачу избавит от неприятных ощущений во влагалище.
Пульсация
В большинстве случаев пульсация во влагалище в период беременности рассматривается как вариант нормы. Иногда за пульсацию женщина принимает слишком активные шевеления ее малыша.
Но если пульсацию во влагалище сопровождают боль, зуд, обильные выделения из половых путей с запахом – об этом следует сообщить врачу.
Влияние заболеваний на выделения
Секреторная функция женщины – зеркало здоровья. Если все процессы протекают как положено, то и изменений не наблюдается. Однако если происходит воспалительный процесс, а женщина ощущает никаких изменений в выделениях. В норме, после оплодотворения все выделения из влагалища беременной женщины белесого оттенка без запаха, зуда и жжения. Однако если возникает воспаление, происходит отек слизистой, нарушается состав флоры влагалища. За такими процессами неизменно происходит перемена в составе и влагалищной слизи, которая выводит наружу все вредоносные бактерии. Если речь идет о кандидозе, с которым влагалищная флора в состоянии справиться самостоятельно, то применение лекарственных препаратов не потребуется.
Однако в период беременности все процессы и защитные функции женщины направлены на созревание плода, его правильное развитие, а потому другие процессы ослабевают, отмечается слабость в период атак вирусов, а сами выделения имеют измененный цвет. Однако в большинстве случаев коричневые выделения при вынашивании ребенка – тревожный признак, который игнорировать не стоит. Как правило, таким образом, организм говорит о надвигающейся опасности. Переживать преждевременно не стоит, но стоит предпринять все существующие меры по устранению опасных моментов, которые могут навредить ребенку и его дальнейшему развитию.
Как проявляются патологии?
Врачи выделяют несколько групп риска, в которую попадают женщины, имеющие определенные патологии. Для того что оценить такой риск, очень важен анамнез. Если женщина до предшествующего зачатия малыша имела аборты, особенно осложненные, то в этом случае требуется более тщательное наблюдение за ее беременностью.
Применение акушерских щипцов и других вспомогательных медицинских инструментов во время предшествующей беременности способствует тому, что шейка матки может быть поврежденной.
Гормональный дисбаланс только способствует тому, что у женщины существенно снижается уровень прогестерона. В этой ситуации врачи, как правило, назначают беременным специальные гормональные препараты.
Будущие мамочки, вынашивающие двойняшек или тройняшек, также имеют более высокий риск развития различных патологий шейки матки. Такие патологические состояния проявляются при многоплодной беременности уже на самых ранних ее сроках.
Низкое очень часто приводит к развитию различных патологий шейки матки. Обычно такая патология формируется к окончанию первого триместра беременности.
Женщины, у которых врачи выявили еще до наступления или на ранних сроках беременности, находятся в зоне повышенного риска по развитию различных патологий. В этом случае необходим тщательный контроль и подбор тактики наблюдения за будущей мамой.
Если к окончанию первого триместра у женщины врачи заподозрили истмико-цервикальную недостаточность, то ее направляют на дополнительное обследование. Для этого ей проводится ультразвуковое исследование. В некоторых случаях это может привести к тому, что врач направит женщину на госпитализацию в стационар.
Заподозрить истмико-цервикальную недостаточность можно уже в самых ранних стадиях беременности. В этом случае шейка матки открывается слишком рано. Обычно она существенно раскрывается уже к 8-12 неделе беременности. Такая патология чревата тем, что может произойти самопроизвольный выкидыш.
также может привести к инфицированию плода и внутренних женских половых органов. Если данная патология проявляется на ранних стадиях беременности, как правило, назначается гормональная терапия. Применение более инвазивных процедур проводится несколько позже.
Если патологическое состояние выражено существенно, то в этом случае может потребоваться . Такая процедура проводится уже в условиях стационара. Швы в этом случае накладываются на шейку матки. Убираются они уже ближе к родам.
Важно отметить, что истмико-цервикальная недостаточность не является абсолютным противопоказанием для проведения естественных родов. Если швы накладываются вовремя, а тактика лечения подобрана правильно, то женщина может самостоятельно родить малыша без применения кесарева сечения
О нормах при беременности смотрите в следующем видео.