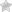Безводный период при родах
Отошли воды, через сколько рожать
Все девять месяцев родители с не терпеньем ждут появления ребенка, и когда естественным образом появляются первые признаки (отхождение пробки, вытекание вод), начинается паника. Первое, что интересует, когда отошли воды, это когда же рожать? Сколько в норме для ребенка находиться без воды и стоит ли паниковать, если воды отошли, асхватки так и не начались?
На самом деле, родовая активность – это настолько же индивидуальный процесс, как и собственно беременность. Здесь не возможно точно предугадать точную последовательность, особенность процесса. Некоторым беременным сложно определить, понять, отошли ли воды, или это часть пробки, настолько бывают незначительными количества амниотической жидкости. Но, в любом случае стоит четко понимать:
- даже малое истечение воды – сигнал к началу родовой деятельности;
- подтекание жидкости из матки в ранних сроках – фактор риска преждевременных родов;
- отхождение воды в полном объёме – это всегда повод ехать в родильное отделение, даже если нет схваток, а шейка матки к родам не готова.
Рожавшим ранее женщинам легче определить, что это именно воды, но и первородящие должны отличать подтекание или полноценное отхождение амниотической жидкости с полости матки. Однако даже такое положение не означает, что женщина родит через несколько часов.
Достаточно часты случаи, когда постепенное подтекание вод происходит на протяжении 3-4 суток, и при этом малыш и мама находятся под наблюдением акушера в роддоме, а период вынашивания ребенка не меньше 36 недели.
Как правило, если беременность проходит нормально, ребенок и мама чувствуют себя адекватно, и произошло излитие околоплодных вод, то можно говорить, что активная родовая деятельность должна начаться не позднее суток.
Диагностика
Безводный период в родах опасен для мамы и малыша. В домашних условиях можно самостоятельно диагностировать состояние амниотической жидкости при выделениях. Для этого используются специальные прокладки и тесты. Если пузырь лопнул, или воды подтекают по капле, рекомендуется вызвать скорую помощь.
Стационарное обследование в роддоме включает:
- УЗИ плода;
- анализа на определение околоплодных вод;
- КТГ;
- анализы на выявление инфекции в организме матери и ребенка;
- осмотр шейки матки;
- общие анализы крови, мочи.
В роддоме женщину помещают в стерильную палату, оснащенную бактерицидными лампами. Рекомендуется постельный режим, разрешается вставать только в туалет. Регулярно проводится измерение окружности живота в сантиметрах, высоты дна матки. Подтекание вод и их количество измеряют ежедневно.
Если беременность доношенная, инфекция не выявлена и женщина хорошо себя чувствует, ее направляют в родовой зал. При отсутствии или слабых схватках, для их усиления используют препарат окситоцин, который вводится внутривенно.
Сколько может длиться безводный период при родах? Норма безводного периода при родах до 6-8 часов. Максимальный безводный период в родах, который не наносит время организму матери и ребенка – 24 часа. После полного отхождения вод, если это произошло не в стационарных условиях, необходимо запомнить точное время. Это поможет определить сколько длится безводный период во время родов.
Вне зависимости от того, доношенная беременность или нет, при разрыве пузыря женщину госпитализируют в роддом. Чтобы исключить попадание инфекции к ребенку, назначают антибиотики. Если срок менее 34 недель, родовую деятельность подавляют, используя медикаментозные методы.
Сохраняющая терапия направлена на расслабление матки и сохранение беременности. Для этого используют токолитики – лекарственные препараты. Пролонгировать беременность без вод можно максимум 72 часа. Известны случаи, когда поддерживалась жизнь и развитие плода в течение 5 недель.
После 34 недели, когда есть возможность выходить новорожденного и максимально допустимый безводный период еще не достигнут, женщине обеспечивают нормальное течение родов. При отсутствии схваток проводят стимуляции лекарственными препаратами. В том случае, когда лечение не приносит результатов, проводят медицинский аборт.
Прерывание беременности проводится по показаниям:
- инфицировании матки и плода;
- сепсис у роженицы;
- отслойка плаценты;
- гибель плода;
- паталогии развития ребенка, изменение костного скелета.
Акушеры рассматривают варианты сохранения жизни плода. Прерывание беременности – крайний случай, когда под угрозой стоит жизнь женщины, а проводимое лечение не действует.
Безводный период при родах – это важный этап рождения младенца. Нельзя точно сказать, сколько времени плод сможет провести в утробе женщины без околоплодных вод. Своевременное обращение в роддом и правильная тактика позволят сохранить здоровье матери и жизнь ребенка.
Акушерская тактика при безводном периоде
Подход при доношенной и недоношенной беременности отличается. Если срок беременности 38 недель и более, то безопасным безводным периодом считается 6 часов.
Если в течение этого времени не развилась родовая деятельность, то во избежание инфекционных осложнений начинают стимулировать введением окситоцина капельно под контролем КТГ плода.
Безводный период 12 часов и более крайне нежелателен, особенно, если у женщины в мазках определялось повышенное количество лейкоцитов, кокковая флора.
При недоношенной беременности тактика зависит от срока. Если он превышает 34 недели, то принимается решение о проведении родов через естественные родовые пути, если для этого не возникает противопоказаний со стороны матери или плода. В противном случае выполняют кесарево сечение.
Объясняется такой план действий тем, что после 34 недель происходит созревание сурфактанта, и, несмотря на недоношенность, легкие ребенка расправятся, и он сможет дышать сам.
В настоящее время при недоношенной беременности сроком до 34 недель и излившихся околоплодных водах придерживаются выжидательной тактики. При этом обеспечивают антибактериальное прикрытие. В отсутствие околоплодных вод происходит ускоренное созревание сурфактанта, что подготовит ребенка к рождению.
Что нужно делать, чтобы обеспечить пролонгирование беременности и снизить риск развития инфекции?
Беременная, почувствовав жидкие выделения из половых путей, должна быть направлена в роддом. В приемном покое проводится осмотр, женщина госпитализируется.
Палата должна быть оснащена бактерицидными лампами. Уборка в ней проводится с той же частотой, как в родблоке. Постельное белье меняется ежедневно, а стерильные подкладные каждые 4 часа.
Соблюдается постельный режим. Любые посещения родственников исключены. Женщина встает только в туалет, остальное время проводит в постели. Прием пищи также проводится в палате. Рекомендуется сбалансированное питание, регулирующее работу кишечника. Нужно исключить появление запоров.
При поступлении в отделение берется мазок на микрофлору, затем он повторяется каждые 5 дней. Ежедневно проводят измерение окружности живота и высоты стояния дна матки, они не должны уменьшаться. Контролируют подтекание околоплодных вод, измеряют приблизительно их количество
Также важно следить за их видом, изменением характера, появлением гнойного компонента
Каждые три часа контролируют температуру тела и сердцебиение плода. Оптимально это делать не акушерским стетоскопом, а с помощью КТГ. Раз в 12 часов определяют концентрацию лейкоцитов в крови. При их увеличении подсчитывают формулу.
Воспалительный тип мазка рекомендуется сопроводить посевом отделяемого из влагалища на микрофлору и чувствительность ее к антибиотикам.
Если беременная входит в группу риска по развитию инфекционных осложнений, то антибиотики назначают превентивно с целью профилактики осложнений. При нарастании количества лейкоцитов в анализе крови антибактериальная терапия обязательна.
Токолитическая терапия проводится в течение 72 часов. Дальнейшее продление срока беременности проводится при информированном согласии роженицы. Совместно с неонатологом женщине объясняют всю опасность преждевременных родов и возможные последствия реанимационных мероприятий. Описаны случаи пролонгирования недоношенной беременности без околоплодных вод до 4-5 недель.
Эффективность проводимого лечения оценивается по прогрессированию беременности, отсутствию симптомов хориоамнионита и нарушений со стороны плода.
Беременным с доношенной и недоношенной беременностью, которые на момент излития околоплодных вод находились вне роддома, обязательно нужно зафиксировать время, чтобы в дальнейшем врач мог оценить безводный период в родах и сколько он еще может длиться.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Общие сведения
Своевременное излитие происходит уже в родах, имеет большое физиологическое значение. Оболочки плодного пузыря истончаются и лопаются, жидкость омывает родовые пути, готовя их к прохождению малыша. Некоторые ферменты в составе вод способствуют более быстрому полному раскрытию шейки матки и повышению эластичности родового канала. Но так, по классической схеме, воды изливаются далеко не всегда.
Если оболочки рвутся и воды выходят до того, как начнется родовая деятельность, излитие считается преждевременным, и это — осложнение беременности, которое требует особого внимания от медицинских специалистов.
При разрыве оболочки в нижней части излитие обычно одномоментное, и распознать его совсем несложно — вытекает большое количество жидкости, почти без цвета и запаха, и процесс этот никак не связан с актом мочеиспускания. Куда сложнее бывает понять даже опытным акушерам-гинекологам, что происходит подтекание. При нем воды сочатся малыми порциями из-за надрывов по бокам пузыря или в результате образования микротрещин в плодном мешке.
Особенности врачебного наблюдения за роженицей при затяжных родах
Акушер-гинеколог, который ведет роды, очень внимательно оценивает состояние роженицы в родах, следит за характером схваток и эффективностью потуг, за сердцебиением плода. В зависимости от того, в каком периоде родов будет выявлено аномальное течение родовой деятельности, будет зависеть то, каким образом женщине помогут справиться с трудностями.
Многим женщинам проводится родоусиление окситоцином. Препарат, который усиливает маточные сокращения, вводят внутривенно капельно. В некоторых случаях врачи принимают решение о необходимости проведения операции кесарева сечения (например, при неправильном вставлении головки, при несоответствии размеров головки с родовыми путями матери).
Если же затянулся потужной период, то помочь может эпизиотомия (разрез влагалища) или перинеотомия (разрез промежности). В некоторых случаях в затянувшемся втором периоде родов врачи используют вакуум-экстракцию плода или наложение акушерских щипцов. Решение о необходимом объеме вмешательств оценивается индивидуально в каждых конкретных родах.
Преэклампсия
Белок в моче и повышенное давление на поздних сроках беременности дают врачам повод говорить о таком осложнении, как преэклампсия. К ее же симптомам относят отеки, очень быстрый набор веса (более 0,5 килограмма за неделю), головные боли, проблемы с походами в туалет.
Такое состояние будущей мамы очень сильно влияет на здоровье ее малыша, особенно на его нервную систему. При этом диагнозе роды проводят под особым контролем, под эпидуральной анестезией. В тяжелых случаях преэклампсия может спровоцировать преждевременные роды, отслойку плаценты. Если возникает угроза жизни малыша, срочно делают кесарево сечение.
Отхождение ОВ – как это происходит, и что делать в этом случае?
Если у будущей мамы отходят околоплодные воды, это означает, что время пришло, и кроха уже готов появиться на свет. Но иногда бывает, что излияние амниотической жидкости происходит преждевременно, когда срок родовой деятельности наступит еще не скоро. Подобная аномалия случается при наличии определенных отклонений, поэтому врачебное вмешательство обязательно.
Дело в том, что отхождение плодных вод всегда должно заканчиваться родовой деятельностью, поскольку кроха не может долго находиться в сухой, никак не защищенной среде. Также далеко не редкостью являются случаи, когда плодные воды вытекают понемногу. Происходит это постепенно, и может длиться на протяжении нескольких недель, а иногда даже и месяцев.
Если подтекание амниотической жидкости началось задолго до планируемой даты родоразрешения, то о подобной аномалии следует обязательно сообщить гинекологу. Он примет необходимые меры, поскольку уменьшение объема околоплодных вод может привести к довольно серьезным и опасным последствиям, вплоть до гипоксии или даже гибели плода.
Что делать при отхождении ОВ?
Так что же делать, если амниотическая жидкость излилась полностью? Прежде всего, вам необходимо срочно ехать в родильный дом, и вот почему:
- врач должен установить, насколько широко открылась шейка матки, и постоянно фиксировать этот процесс;
- иногда излияние плодной жидкости не сопровождается схватками, поэтому будущая мама может и не понять, что долгожданный момент «икс» уже близко;
- в некоторых ситуациях вместе с АЖ могут выпадать и петли пуповины, а это уже серьезная угроза для жизни ребенка.
Как видно, чем раньше после отхождения вод вы отправитесь в роддом, тем в большей безопасности будет ваш кроха и вы сами.
Основные признаки
В норме воды должны быть без цвета и практически без запаха
Поэтому первое, на что нужно обратить внимание, – это цвет и запах. Если цвет зеленоватый – это очень плохой признак, сигнализирующий о том, что надо как можно скорее ехать в роддом
Зеленый оттенок говорит о том, что в воды попали испражнения плода, что в свою очередь сигнализирует о его гипоксии (кислородном голодании). Это очень опасное состояние для жизни ребенка.
Наконец, прозрачные воды говорят о том, что плод в порядке, родовая деятельность если еще не началась, то скоро начнется, а значит, уже можно собираться в роддом.
Есть такой совет для беременных женщин: во втором и третьем триместре лучше носить белое белье и спать на светлых простынях. Так будет легче определить, какого цвета жидкость подтекает.
Иногда воды изливаются не сразу всем объемом, а подтекают по чуть-чуть. Тогда непонятно, что это за жидкость, возможно, что моча, так как у беременных иногда наблюдается непроизвольное выделение мочи вследствие давления головы плода на мочевой пузырь. В этом случае нужно намочить салфетку изливающейся жидкостью и по запаху определить ее характер.
Начало процесса
Когда уже подошел срок рожать, шейка матки готова к открытию, то примерно через 2-3 часа после того, как отошли воды, начнутся схватки. Если беременность первая, то шейка будет открываться медленно, первый период родов, когда идут схватки, может длиться 8-15 часов, а иногда и того больше.
Бывает, что воды отошли, но шейка еще не готова – открытия не происходит. Тогда врачи проводят стимуляцию родовой деятельности с помощью специальных препаратов. Затем отслеживают состояние беременной и плода.
Если родовая деятельность не начинается долгое время или идет, но очень слабо, тогда определяется необходимость родоразрешения с помощью кесарева сечения.
Женщина довольно долго может находиться в состоянии неопределенности, когда амниотическая жидкость отошла, а родовая деятельность не начинается. Может пройти так несколько часов. По приезде в роддом нужно сообщить, сколько времени прошло с момента изливания вод. Врачи будут наблюдать за состоянием роженицы и плода. Отслеживается работа его сердца, через которую будет понятно, наступает ли гипоксия или иные опасные состояния.
Безусловно, врачи не просто так настойчиво рекомендуют незамедлительно ехать в роддом. Слишком много бывает ситуаций, когда исход неясен. Заранее не известно, как поведет себя организм беременной женщины. А задача у врачей одна – сохранить жизнь и здоровье матери и ребенка.
Периоды родов
Родовый акт включает три периода:
- Первый период или период схваток. Началом его считается появление регулярных маточных сокращений не менее 3-х за 10 минут. В этот период шейка матки должна раскрыться до 10 см, головка плода опуститься к выходу из малого таза, околоплодные воды отойти на раскрытии маточного зева в 8 – 10 см. Подразделяется на 3 фазы. Первая или латентная фаза характеризуется началом раскрытия шейки матки. Интенсивность схваток постепенно нарастает, продолжительность их увеличивается с 35 секунд до 50 – 60. Интервал между маточными сокращениями составляет 1,5 – 2 минуты. В латентную фазу шейка матки раскрывается до 4-х см, а головка малыша прижимается ко входу в малый таз. Продолжительность данной фазы составляет 5 – 6 часов или 50 – 55% от всего первого периода. По достижении раскрытия маточного зева 4-х см начинается активная фаза периода схваток. В активную фазу маточный зев раскрывается до 8 см, схватки удлиняются до 60 – 100 секунд, интервалы между ними сокращаются 60 – 40 секунд. Длится данная фаза 30 – 40% от общей продолжительности первого периода, головка плода большим сегментом устанавливается во входе в малый таз, воды изливаются на 8 см раскрытия. Третья или терминальная фаза схваток занимает 15% времени от первого периода, характеризуется раскрытием маточного зева до 10 см и опусканием головки на малое дно. Общая длительность схваток у первородящих составляет 8 – 11 часов, у повторнородящих 6 – 7 часов.
- Второй период (потужной или период изгнания плода). Продолжительность второго периода родов у первородящих составляет 45 – 60 минут, у повторнородящих – 20 – 30 минут. За это время головка при полном раскрытии маточного зева должна опуститься на тазовое дно, оканчивается второй период рождением плода. На потуги (целенаправленное сокращение мышц брюшного пресса роженицей) отводится 5 – 15 минут. Второй период – ответственный промежуток в родах: плод должен пройти все плоскости малого таза, совершив необходимые повороты, предупреждающие травмирование ребенка, роженица прикладывает максимум сил для рождения малыша, а матка использует энергетические ресурсы.
Обратите внимание
В настоящее время считается нормальным удлинение второго периода родов до 2-х и более часов при условии отсутствия признаков страдания плода и ухудшения состояния роженицы.
Третий период (период рождения последа или последовый). Протекает в 2 фазы. В первую от маточной стенки отделяется плацента с оболочками, во вторую происходит рождение (выделение) отделившейся плаценты. Продолжительность последового периода составляет 30 – 60 минут. При отсутствии признаков отделения последа и наружного кровотечения допускается выжидательная тактика на протяжении 2-х часов.
На общую продолжительность родов влияют множество факторов, включая:
- возраст женщины;
- готовность ее организма к родам (зрелость шейки матки, формирование родовой доминанты);
- характер (интенсивность и продолжительность) схваток;
- состояние костного таза (суженный, искривленный, широкий);
- состояние мягких тканей родового канала (заболевания шейки, рубцы во влагалище, на шейке и промежности);
- размеры плода;
- предлежание плода, особенности вставления предлежащей части;
- прочие обстоятельства (состояние брюшного пресса, наличие сопутствующей гинекологической и общей патологии).
Безводный период при родах: норма
Но оказалось совсем не. Врач сказала, что отсутствие околоплодных вод не ведёт к гибели плода, так как воды обновляются через определённый промежуток времени.
- Безводный период в родах и здоровье ребенка
- Норма безводного периода во время родах
- О безводном периоде
- Безводный период
- Опасен ли длительный безводный период для ребенка?
- Безводный период в родах: чем он опасен?
Поэтому мою беременность будут сохранять. Мне стали вводить безводный период при родах, для созревания лёгких малыша, актовегин, глюкозу и прочее. Делали узи и брали кровь на анализ дважды в день. Если воды отошли, прошло более 6 часов или ещё более длительный безводный период, последствия могут быть очень опасными.
Безводный период в родах это нормальный этап, в определенный момент родовой деятельности околоплодный пузырь уже не нужен, и самопроизвольно вскрывается. Главной причиной длительного безводного периода в родах является слабость родовой деятельности. Длительный безводный период не зря является фактором развития осложненных родов.
Происходит инфицирование плода, ребенок родится уже больным, из-за инфицирования оболочек развивается хориоамнионит, их воспаление, после родов у мамы часты тяжелые септические осложнения, послеродовый эндометрит. Таким образом, длительный безводный период угрожает жизни и здоровью, как матери, так и плода.
Однако не всегда долгий безводный период это зло. При недоношенной беременности он становится шансом на спасение малыша. У детей до 34 недель беременности почти нет сурфактанта, вещества, которое отвечает за расправление легких после родов, а значит, родившись, ребенок оказывается не способным самостоятельно дышать. Если у женщины отошли безводные периоды при родах раньше 34 недели беременности, врачи стараются продлить безводный период под защитой антибиотиков и строгим контролем инфекции, чтобы малыш успел подготовиться к рождению.
Так длительность безводного периода становится шансом на жизнь. Сколько времени длится допустимый безводный период в родах? Продолжительность безводного периода до 6 часов является нормальной и ничем не грозит маме и безводному периоду при родах. Если он продолжается от 6 до 72 часов уже есть риск осложнений, но чаще всего роды проходят без осложнений. При продолжительности безводного периода более 72 часов если женщина не получает профилактического лечения развивается хориоамнионит.
Это приборы, которые прикладывают к безводному периоду при родах и они считывают ритм сердцебиения. В роддомах стоит большой прибор, который записывает показания и сам распознает сильные изменения и отклонения. А домашние акушерки носят с собой портативные ручные допплеры или деревянные трубочки, которыми точно так же выслушивают сердце, только прибор не делает запись и сам не распознает сигнал, тут уже ухо акушерки работает. Скажу удивительную для многих женщин вещь. Если вы достаточно спокойны и уверенны в себе, то вы можете и пусть меня закидают помидорами медики отслеживать сердцебиение самостоятельно. Достаточно научиться определять, в каком месте живота нужно слушать, и выяснить про цифровые показатели.
Как отходят воды у беременных
При наличии благоприятного протекания беременности среднее количество околоплодных вод составляет 1.5-2 литра, в зависимости от женского организма. Как отходят воду у беременных перед родами? При нормальном течении беременности они отходят сразу все одновременно, так что это не заметить просто невозможно. Вы только представьте, что из ваших половых органов сразу вылилось два литра околоплодных вод, такое пропустить вы точно не можете. Правда, если беременность проходит с осложнениями либо у женского организма имеются свои особенности, то отходить околоплодные воды могут по разному, к примеру, будут на протяжении 1-3 дней понемногу подтекать, и понять что это они можно будет лишь по их внешнему виду.
Если дома отошли воды, то в первую очередь не следует переживать, так как у вас есть время чтобы добраться до больницы. В этом случае главное не переживать, ведь ребенок без вреда для собственной жизни может провести в утробе матери еще некоторое время. Поэтому не спеша соберите все необходимые для роддома вещи и отправляйтесь в больницу.
Физиология процесса
Беременная женщина очень трепетно относится к любым изменениям, происходящим с ее организмом, особенно если речь идет о первой беременности. А ведь так много нового и непонятного. Поэтому для внесения ясности разберемся, что такое околоплодные воды, почему они изливаются, сколько их должно выйти и когда это должно происходить в норме.
Ребенок в утробе матери находится в водной среде – околоплодной жидкости, которая, в свою очередь, заключена в пузырь, находящийся в матке.
Воды, которые изливаются вначале, – это объем около 1 стакана. Это далеко не полный объем вод, содержащихся в пузыре. Всего околоплодной жидкости – около 1,5 л. То, сколько выходит вначале, – это только небольшая часть, благодаря тому, что при излитии ребенок опускается ниже и головой затыкает частично открытую шейку матки, тем самым предотвращая дальнейшее излитие.
Бывает, что околоплодная жидкость не изливается до тех пор, пока шейка полностью не откроется и не начнутся потуги. В этом случае врач-акушер протыкает пузырь, дает водам выйти, и плод начинает свое движение по родовым путям.
Случается и наоборот – воды отошли, а родовая деятельность вот уже сколько времени не начинается.
В этом случае возможны два варианта:
- Шейка еще не начала раскрываться.
- Шейка уже раскрывается, родовая деятельность идет, просто женщина этого не чувствует. Такой вариант бывает крайне редко, но все же случается.
Норма излития вод
Околоплодные воды важны для сохранения жизнедеятельности плода. Чем меньше срок беременности во время излития вод, тем выше вероятность осложнений для матери и младенца.
Разрыв плодного пузыря делится на три типа:
- нормальный;
- ранний;
- преждевременный.
В норме у здоровой женщины разрыв пузыря происходит после первого этапа и полного раскрытия шейки матки. Ранним излитием считается разрыв во время схваток. Если беременность доношенная, ситуация не представляет угрозы для новорожденного.
Как происходит разрыв пузыря у будущей мамы:
- шеечный разрыв сопровождается обильным излитием вод;
- боковой – в этом случае воды подтекают по каплям.
По срокам беременности разрыв околоплодного пузыря делится на два этапа:
- до 37 недели – большая вероятность осложнений и невозможность выходить младенца;
- после 37 недели – считается нормой.
Если отошли воды, женщина должна вызвать скорую помощь для госпитализации в роддом. На поздних сроках ситуация закончится рождением ребенка. На ранних сроках, врачи по возможности попытаются сохранить беременность, чтобы плод смог появиться на свет здоровым.
Норма для излития околоплодных вод – это срок после 37 недели беременности. Преждевременный разрыв пузыря угрожает младенцу, так как контакт с возбудителями инфекции для него опасен.
Последствия для ребенка длительного безводного периода:
- внутриутробные инфекционные заболевания;
- гипоксия, или недостаток кислорода;
- кровоизлияния способны привести к серьезным заболеваниям, таким как ДЦП;
- может деформироваться костный скелет.
Длительный безводный промежуток негативно влияет не только на новорожденного, но и на мать. Последствиями могут стать слабая или же стремительная родовая деятельность. Инфекция, попавшая в матку, отслойка плаценты — приводят к ампутации женского органа.
Безопасный безводный период при родах длится не более 24 часов с момента разрыва пузыря. Если плод более суток проведет без вод, развивается инфекция.
Симптомами хориоамнионита считаются:
- недомогание и слабость;
- повышенная температура тела;
- озноб;
- болезненные ощущения в области матки;
- гнойные выделения из влагалища.
Запущенная форма заболевания переходит в эндометрит у каждой пятой роженицы. Длительный безводный период при родах провоцирует ухудшение состояния женщины.
Симптомы эндометрита:
- матка увеличивается в размерах и вызывает сильные боли;
- рвота;
- повышенная температура тела.
Лечение проводится курсом антибиотиков. Дополнительно женщина принимает препараты, направленные на детоксикацию организма. Ребенка, после родоразрешения, помещают под наблюдения врачей-педиатров.
Сколько может длиться безводный период при родах? Здесь все индивидуально. Однако нормой считается продолжительность безводного периода в родах до 6 часов.
Женщин, у которых уже произошло излитие амниотической жидкости, естественно интересует, сколько ребенок может находиться без околоплодных вод. Патологией считается продолжительность безводного периода более 72 часов. Он может достигать от нескольких дней до нескольких недель, и без медикаментозного прикрытия в такой период однозначно возникнут осложнения у матери и плода.
Как только у беременной отошли воды или есть подозрение на их подтекание, нужно срочно обратиться к акушеру-гинекологу. Ведь то, сколько ребенок может быть в утробе без вод в конкретной ситуации, до осмотра специалиста неизвестно.