Рвота у ребенка без температуры
Причины развития рвоты у детей
Причины рвоты у детей без температуры разнообразны. Этот симптом может обозначать не только интоксикационные заболевания, но и быть признаком воспалительных или врожденных патологических состояний.
Чаще всего рвота и тошнота развиваются вследствие употребления в пищу некачественных и просроченных продуктов питания, в которых уже успели образоваться опасные токсины и бактерии. Но у детей причины появления этих симптомов могут быть самыми разнообразными.
Ниже представлены основные причины, по которым может развиться рвота без температуры у детей:
- Пилородуоденальный стеноз – врожденная патология, при которой наблюдается сужение прохода между желудком и двенадцатиперстной кишкой. Как правило, это заболевание диагностируется у новорожденных детей. Сначала у младенца возникает срыгивание после приема пищи, затем, при увеличении разовой порции, развивается рвота фонтаном после еды. В рвотных массах можно увидеть свернувшееся молоко. Груднички со стенозом плохо набирают вес, отстают в росте и развитии от своих сверстников. Чаще всего до 6 месяцев эта патология диагностируется и устраняется.
- Первичная непереносимость лактозы проявляется у детей с рождения. Это патологическое состояние вызвано врожденным отсутствием ферментов, которые необходимы для переваривания молочных продуктов. У малыша от самого рождения развивается постоянная рвота, диарея, метеоризм и вздутие. Такие детки не набирают в весе, страдают от истощения и обезвоживания. Только своевременная диагностика и правильный подбор смесей для вскармливания могут помочь ребенку.
- Целиакия – невозможность переваривания глютена (белка, входящего в состав круп и пшеницы). Заболевание начинает проявляться во время ввода прикорма из круп, хлеба, в возрасте 7-11 месяцев. Простое детское печенье может провоцировать диарею с кровью, рвоту, слабость, отставание в развитии. Целиакия является одной из причин низкорослости и аутизма. Лечение состоит из безглютеновой пожизненной диеты.
- Пищевое отравление характеризуется появлением внезапной и многократной рвоты, болью в животе, диареей. Температура при таком состоянии может повышаться или же находиться в пределах нормы.
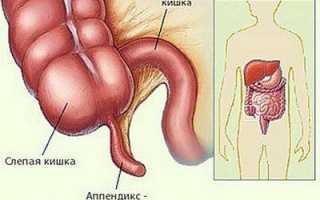
- Острый аппендицит также может протекать без повышения температуры. Рвота, тошнота, боль в животе, диарея – симптомы, которые могут возникать при этом воспалительном процессе. Это заболевание может развиться в любом возрасте. Очень редко оно появляется у малышей до 2-3 лет. Именно в 3 года формируется кишечник и аппендикулярный отросток, лимфоидный аппарат кишечника.
- Гастрит, гастродуоденит – воспалительные процессы, охватывающие слизистую оболочку желудка и двенадцатиперстной кишки. У детей эти воспалительные заболевания могут быть спровоцированы хеликобактерной инфекцией, длительным приемом некоторых медикаментозных препаратов или же частыми погрешностями в диете. В случае этих заболеваний у малыша развивается частая рвота, изжога, вздутие желудка. В рвотных массах может присутствовать желчь. Гастрит и гастродуоденит чаще всего развиваются у детей 3-5 лет. Именно в этом возрасте родители начинают их кормить как взрослых. Рацион малыша может системно нарушаться жирными и копчеными блюдами, газировками, пагубно влияющими на здоровье.
- Язвенная болезнь. За последние 8-10 лет частота диагностирования язвы у детей возросла в четыре раза. Это явление врачи связывают с ухудшением экологических условий и качества продуктов. При язвенной болезни развивается неукротимая рвота после приема пищи, боли в желудке натощак, отрыжка, потеря в весе, снижение аппетита. Это заболевание может длительное время протекать без симптомов.
- Ацетонемический синдром – состояние, при котором в крови повышается уровень кетоновых тел. При этом ребенка тошнит без температуры и поноса, у него изо рта пахнет ацетоном. Если этот синдром развивается на фоне интоксикационного синдрома, может наблюдаться гипертермия и диарея.
- Панкреатит – воспаление поджелудочной железы. У детей может развиваться вследствие погрешностей в питании. Для этого состояния характерна неоднократная рвота. Также наблюдается вздутие живота, метеоризм. Сначала рвотные массы состоят из остатков пищи, затем наблюдается рвота водой, желчью и желудочным соком.
- Почечная колика. При этом состоянии у больного появляется сильная боль в пояснице, пересыхает во рту. На пике болевого синдрома развивается рвота.
Признаки пищевого отравления
Первые симптомы пищевого отравления – это постоянная рвота и понос. Если заболевание активно развивается, подключаются и другие признаки. Через сколько проявляется отравление в организме? Как его «узнать в лицо»? Пищевое отравление у ребенка диагностируется уже через два часа, максимум – через сутки. Если за краткий временной отрезок рвота была уже несколько раз, быстро растет температура, то это указывает на кишечную инфекцию и действие токсинов в организме.
Легкая форма заболевания характеризуется слабостью в теле, аллергическими высыпаниями на кожном покрове, повышенной отечностью, учащенным дыханием и пульсом. Признаки отравления у ребенка, помимо диареи, рвоты – это болезненные ощущения в желудке, высокая температура, которую тяжело сбить, боль в животе, начинается процесс обезвоживания, снижения давления, сухости во рту. Максимально опасный симптом – это рвота и диарея без остановки, это сигнал о том, что организм сильно обезвоживается. Чтобы не допускать сложного состояния, нужно срочно вызывать скорую помощь.
Рвота при отравлении
Бытовая интоксикация (через воду, пищу) – это нарушение работы ЖКТ. Если у ребенка рвота при отравлении, а диареи нет – это свидетельствует о поражении стенки верхних отделов ЖКТ. Если в желудок попадают химические соединения, которые разрушают клетки эпителия, то рецепторы стимулируются рефлекторно и появляются позывы рвоты. Отравление может быть острым и хроническим. Острый период характеризуется быстрым развитием болезни. Хроническая форма активизирует новые симптомы постепенно, по мере роста токсичности (случается при наркотической или алкогольной интоксикации).
Температура при отравлении у ребенка
Лихорадка во время интоксикации – не редкость. Температура при отравлении у ребенка – это защитная реакция организма против «злых» микробов и токсинов. Понять только по лихорадке, какой тип заражения (инфекционный или неинфекционный) произошел нельзя, это могут показать только анализы. Чем полезно повышение температуры? Циркуляция крови улучшается, обмен веществ происходит быстрее, ускоряется потоотделение, и вредные вещества постепенно выходят из организма. В такой среде многие бактерии гибнут из-за неблагоприятных условий для развития.
Температура опасна, когда:
- рвота не прекращается, а только усиливается;
- диарея более 10 раз в сутки;
- в жидком стуле появляются прожилки крови;
- наблюдаются судороги и другие признаки поражения нервной системы;
- она не сбивается несколько часов никакими препаратами или сбивается ненадолго;
- происходит обезвоживание организма.
Народные методы
Для устранения легкого отравления или рвоты, вызванной высокой температурой, можно использовать домашние средства:
- «Шипучку» или содовый раствор для снижения кислотности: 1 ч. л. соды растворяют в стакане охлажденной кипяченой воды.
- Зеленый чай. Успокаивает раздраженную слизистую.
- Отвар дубовой коры. Останавливает диарею и оказывает антисептическое действие: 1 ст. л. растительного компонента кипятят 15 минут, залив стаканом воды, затем дают настояться 30 минут и процеживают. Принимают в течение дня по 1–2 ч. л.
- Вода с лимонным соком. Купирует тошноту. Разводят 1 ст. л. на стакан.
Можно заварить травяной чай из мяты или мелиссы, добавив листья смородины. Напиток помогает справиться с интоксикацией, облегчает общее состояние, останавливает рвоту.
Рвота и понос у ребенка – что делать?
Может понадобится медпомощь. Следует немедленно вызвать врача, если наблюдается рвота и понос у ребенка без температуры в сопровождении следующих признаков:
- малыш наотрез отказывается пить;
- в рвотной массе и стуле присутствуют частички крови;
- проявляются признаки обезвоживания;
- у крохи болит живот.
До приезда доктора малышу нужно оказать первую помощь, которая представлена следующими действиями:
- Кроху нужно успокоить. Если ребенок совсем маленький, следует взять его на руки, чтобы голова малыша была приподнята. Если детки постарше, их можно уложить в постель, подложив при этом высокую подушку.
- Чтобы не довести ситуацию до обезвоживания, нужно как можно раньше начать отпаивать малыша специальным раствором и питьевой водой. Давать жидкость следует маленькими глотками и через каждые 5-10 минут.
- Если стремительными темпами поднимается температура и у ребенка понос – что делать: дать можно жаропонижающие средства. Такие медикаменты защитят от обезвоживания.
Как остановить рвоту у ребенка?
Не зная причины патологического состояния, ни в коем случае нельзя подавлять позывы. Нужно дать возможность организму очиститься от вредных веществ. Только после этого малышу может быть назначена противовирусная терапия, используемая при отравлении. Крохе нужно обеспечить восполнение водного баланса. В этом помогут растворы «Трисоль», «Регидрон» и так далее. Нельзя кормить ребенка в течение суток после прекращения рвоты.
Если проблема спровоцирована кишечной инфекцией, промывать желудок не стоит. Вот как остановить рвоту у ребенка в домашних условиях медикаментозно:
- Церукал;
- Метоклопрамид.
Однако, когда рвота и понос у ребенка без высокой температуры, нельзя давать малышу такие медикаменты:
- антибактериальные препараты, поскольку патологическое состояние имеет вирусную природу возникновения;
- Лоперамид, так как этот медикамент замедляет кишечную моторику, мешая этим организму от токсинов избавиться.
Как остановить диарею у ребенка?
Если у малыша частый жидкий стул, родителям нужно предпринять следующие действия:
- Вызвать на дом врача.
- Не следует кормить малыша.
- Когда диарея у ребенка, после каждой дефекации кроху желательно подмыть и смазать область вокруг анального отверстия детским кремом. Это поможет предупредить раздражение.
- Малыша нужно защитить от обезвоживания. Если это грудничок, для него нет ничего лучше материнского молока. Малыша постарше можно отпаивать теплым подслащенным чаем, попеременно с солоноватой водой. Жидкость должна быть теплой. Давать нужно по чуть-чуть и с интервалом 5-10 минут.
Что дать ребенку от поноса – точно знает доктор. Поэтому до его приезда не следует прибегать к помощи медикаментозной терапии. Лекарство от диареи для детей имеет немалый список противопоказаний. По этой причине не разумно экспериментировать: последствия для малыша могут быть очень серьезными. После предварительного исследования доктор пропишет эффективную терапию. Чаще вот эти препараты от диареи для детей назначаются:
- Энтерол;
- Лоперамид;
- Фуразолидон;
- Фталазол.
Рвота и понос у ребенка – народные средства
Альтернативные методы являются прекрасным дополнением медикаментозной терапии. Если у ребенка понос без температуры – что делать, расскажет родителям педиатр. К тому же он подробно разъяснит, что можно давать на этом этапе крохе, а что – нет. Вот чем лечить понос у ребенка и рвоту:
- отваром корня валерианы;
- водяным настоем мелиссы;
- чаем из перечной мяты.
Отвар корня валерианы
Ингредиенты:
- измельченное корневище – 1 ст. ложка;
- вода – стакан.
Приготовление, применение
- Корень заливают водой.
- После закипания варят на малом огне 15 минут.
- Процеживают и остужают.
- Дают по 1 ч. ложке трижды в сутки.
Настой мелиссы
Ингредиенты:
- сушеная мелисса – 1 ст. ложка;
- вода – стакан.
Приготовление, применение
- Посуду прогревают, помешают в нее сырье и заливают кипятком.
- Емкость укутывают и настаивают снадобье час.
- Процеживают средство.
- Дают теплым по 0,5 ст. ложки каждые 2 часа.
Чай из перечной мяты
Ингредиенты:
- сушеная мята – 1 ст. ложка;
- вода – стакан.
Приготовление, применение
- В прогретую посуду помещают сырье и заливают кипятком.
- Емкость укутывают и настаивают чай полчаса.
- Процеживают и дают в теплом виде по 0,5 ст. ложки раз в 3 часа.
Виды патологического состояния
Прежде чем приступать к остановке рвоты следует установить ее разновидность:
- Функциональная – самый безопасная. Она является реакцией организма на питание, которое не подходит. Если рвота у ребенка без температуры, такое состояние можно лечить в домашних условиях при соблюдении рекомендаций медиков.
- Кардиальная – развивается на фоне недостаточности сердца, бледнеет кожа, ухудшается аппетит. Чтобы прекратить такое состояние требуется только квалифицированная медицинская помощь.
- Абдоминальная – развивается из-за возникновения воспаления в брюшной полости.
- Церебральная – развивается при болезнях головного мозга, при этом рефлекс носит произвольный характер и чаще всего проявляется по утрам.
- Психогенная – развивается по причине резкой смены эмоционального фона. Обычно так случается после еды, проявляется ослабление, побледнение кожного покрова и учащение сердцебиения.
Лечение гастроэнтерита у детей
Обычно детей со рвотой и поносом можно лечить дома. В большинстве случаев гастроэнтерит (кишечный грипп) проходит через 5—7 дней.
Ухаживая за своим ребенком, примите меры для предотвращения распространения инфекции. Не пускайте ребенка в детский сад или школу в течение по меньшей мере двух суток после последнего эпизода поноса или рвоты.
Диета при гастроэнтерите.
Голодание не поможет быстрее прекратить понос и даже может продлить его. Не рекомендуется пить соки или газированные напитки, так как они могут усилить понос.
Пероральная регидратация. Если у вашего ребенка имеются признаки обезвоживания, помимо вышеуказанных рекомендаций, желательно использовать для отпаивания специальные средства для пероральной регидратации. Обычно они выпускаются в пакетиках и их можно купить в аптеке без рецепта. Растворите порошок в воде, согласно инструкции. Этот раствор помогает восстановить запас соли, глюкозы и других важных минералов, которые ребенок теряет вместе с жидкостью.
Если после того как ребенок выпил раствор, его вырвало, подождите 5–10 минут и дайте ему еще раствора. Пусть он пьет медленно, хороший способ — давать ему ложку раствора каждые несколько минут. Свяжитесь с педиатром, если каждый раз после приема раствора вашего ребенка рвет.
Как правило, рекомендуется давать ребенку раствор для пероральной регидратации каждый раз, когда из него выходит большой объем водянистого стула. Объем раствора будет зависеть от роста и веса ребенка. Проконсультируйтесь, какой объем раствора давать вашему ребенку, с врачом или фармацевтом. Также рекомендуемая дозировка указана в инструкции по применению. Прочитайте подробнее о лечении обезвоживания.
Другие методы лечения гастроэнтерита. Если ваш ребенок испытывает боль и у него повышена температура, дайте ему парацетамол. Маленьким детям может быть проще проглотить парацетамол в жидком виде, чем в таблетках. Детям до 16 лет не следует давать аспирин.
Как правило, средства от рвоты (противорвотные) и поноса при гастроэнтерите детям не рекомендуются , так как они могут иметь побочные эффекты.
Для лечения гастроэнтерита (кишечного гриппа) у детей также обычно не применяются антибиотики, так как в большинстве случаев болезнь имеет вирусную природу. Даже рвота и понос, вызванные бактериальной инфекций обычно проходят без антибиотиков. Самостоятельное использование антибиотиков для лечения легких вариантов гастроэнтерита повышает риск устойчивости микробов к антибиотикам. Лекарства из этой группы принимают только по назначению врача, в тяжелых случаях гастроэнтерита.
Госпитализация, как правило, рекомендуется лишь в случае, если у ребенка есть признаки сильного обезвоживания, в том числе следующие:
- притупление сознания, например, сонливость или невосприимчивость к окружающей обстановке;
- учащенное сердцебиение;
- учащенное дыхание;
- слабый пульс.
Лечение
При интоксикации пищей, можно лечить себя самостоятельно. Если речь идёт о пищевой токсикоинфекции, полученной посредством отравления ядовитыми веществами, необходимо обратиться в больницу.
В зависимости от тяжести состоянии назначают разные способы. Для получения быстрого эффекта используют комплексное лечение.
Медикаментозное
Группа лекарств, необходимых к принятию при интоксикации – сорбенты. Эти препараты впитывают токсины из организма и выводят естественным путем. Широко известный, эффективный сорбент – активированный уголь. Данное средство стоит недорого. Дозировка активированного угля вычисляется индивидуально: на 10 кг веса человека пьют по таблетке. Уголь разрешается употреблять детям. Пьют сорбент до употребления алкоголя, экзотических блюд, чтобы избежать возможного отравления.
Употреблять активированный уголь следует после промывания желудка, кишечника, остановки поноса с рвотой. Сорбент оказывает скрепляющий эффект, способствующий задерживать токсические вещества в организме. Уголь пьют только при пищевом виде отравления.
Интетрикс, Полисорб, Энтеросгель – таблетки, назначаемые при кишечных нарушениях, спровоцированных вирусом, они относятся к классу сорбентов. От отравления можно принять Смекту – препарат помогает бороться с отравлением разного происхождения. Форма выпуска – порошок.
Регидрон назначают для восстановления водного баланса человека. Предотвращает обезвоживание. Препарат Линекс выписывают для восстановления кишечной микрофлоры. Помогает при кишечном гриппе, пищевом отравлении. Убрать болевые ощущения, спазмы в желудке можно с помощь Но-Шпы, Дротаверина.
Народные способы
Безмедикаментозные средства помогут в случае легкой интоксикации. При сильном отравлении: при тошноте, рвоте с температурой, диареей рекомендуют врачебное вмешательство.
От тошноты поможет раствор с содой. Добавить ложку соды на стакан кипяченой воды, выпить. Рекомендуется пить зеленый чай, делать напиток, включающий воду, лимон пол ложки, ложку сахара. Лимонная вода помогает беременным избавиться от утренней тошноты, от рвоты.
При рвоте пьют по половине столовой ложки свежего сока картофеля. Если тошнит, можно принять напиток из натертого свежего имбиря или добавлять натертый корень в блюда. Справиться с тошнотой помогает отвар мяты перечной, а также отвар семян укропа и настой мелиссы лекарственной.
Что делать
При любых видах отравления подбирается алгоритм терапии, состоящий из следующих процедур:
- Предотвращение последующего всасывание яда;
- Усиление выделения токсина из организма;
- Очищение кишечника;
- Антидотная терапия;
- Симптоматическое лечение (восстановление работоспособности печени, почек).
Большая распространенность бытовых интоксикаций усугубляется тяжестью прогрессирования болезни. Легкую степень отравления у ребенка можно лечить дома под контролем педиатра. Терапия среднего и тяжелого интоксикационного синдрома осуществляется стационарно.
При любом виде бытового отравления у детей первая помощь оказывается окружающими людьми без профессионального медицинского образования. В такой ситуации актуален вопрос родителей, что дать ребенку? Ответ сложен, зависит от множества сопутствующих факторов.
В большинстве случаев подходят общие рекомендации для пищевой интоксикации:
- Промыть желудок слабым солевым раствором, пищевой содой, марганцовкой;
- Вызвать рвоту;
- Дать адсорбент (энтеросгель, активированный уголь, полисорб);
- Пить слабительные препараты для ускорения выведения токсинов.
Внимание! Использование рвотных средств запрещено детям до 5 лет. При наличии сильной интоксикации лекарственные препараты способны спровоцировать повторное отравление щелочами, кислотами
Стимуляция рвоты достигается классическим способом – надавливанием подушечками пальцев на корень языка.
Использование желудочного зонда для промывания в домашних условиях разрешено. Только нужно перед процедурой дать человеку сироп ипекакуаны (1%), который сложно найти в домашней аптечке. Для предотвращения рвоты можно применять раствор апоморфина, но его вводят парентерально, что является психологической травмой для ребенка.
Сорбенты
Кишечные сорбенты поглощают токсические вещества, выводятся с калом, не всасываются в кровь. При отравлении используются 4 свойства препаратов:
- Кишечная сорбция;
- Экстракорпоральная детоксикация крови аппаратами «искусственная почка»;
- Наружная аппликация;
- Каскадная детоксикация.
Самым распространенным способом применения сорбентов является пероральное использование.
Разработаны 4 категории энтеросорбентов, которые можно дать ребенку:
- 1 группа – на основе природных материалов – уголь активированный;
- 2 группа – синтетические препараты;
- 3, 4 группа – волокнистые таблетки.
Самым популярным представителем сорбентов является активированный уголь. Для лечения применяется 8-10 таблеток за раз. Для правильной дозировки нужно рассчитывать 1 таблетку на 10 килограмм веса. Средство разрешено детям.
Токсины, которые эффективно поглощаются активированным углем:
- Гликозиды;
- Алкалоиды;
- Снотворные;
- Барбитураты;
- Соли тяжелых металлов;
- Средства растительного происхождения;
- Сульфаниламиды;
- Фенол;
- Синильная кислота.
Низкая эффективность активированного угля наблюдается после отравления щелочами, кислотами.
Для быстрого выведения токсинов из желудочно-кишечного тракта должен быть соблюден ряд важных принципов:
- При наличии пищи внутри желудка концентрация препарата повышается. Остатки пищевых частиц всасываются активированным углем, что снижает фильтрационную способность к токсинам;
- Недостаток активированного угля внутри желудочно-кишечного тракта приводит к обратному всасыванию ядов;
- Прием других лекарственных препаратов вместе с активированным углем приводит к уменьшению эффективности последнего.
Препарат используется не только на этапе оказания первой помощи. На протяжении всего восстановительного периода назначается общая доза не менее 20 грамм (свыше 80 таблеток).
На фоне терапии отслеживается состояние пациента. При приеме лекарства возможны побочные эффекты:
- Запоры;
- Кишечные расстройства.
Белый уголь – сорбент последнего поколения, с чем связана высокая цена. Действующее вещество – кремний. Состав препарата включает глюкозу для повышения всасывания токсинов, усиления гидролиза белков, повышения транзита пищевых веществ в тонком кишечнике, стимуляции моторики желудочно-кишечного тракта, образования камней, усиления гипогликемизирующего действия.
Белый уголь характеризуется высокой сорбционной емкостью (свыше 400 м2 на грамм). Суточная доза препарата около 4 грамм, что составляет 10-16 таблеток. Более высокая цена белого угля при сравнении с активированным углем оправдывается сниженными дозировками при приеме. Таблетки не требуют предварительного разжевывания, измельчения.
Белый уголь стимулирует моторику желудочно-кишечного тракта, помогает быстрому очищению организма от целлюлозы микрокристаллической.
Чем помочь при рвоте и поносе
Если наблюдается жидкий зловонный стул, который сопровождается подташниванием, то выполняют ряд мероприятий, соблюдая строгую последовательность:
- При многократной рвоте не рекомендуется принимать пищу до 12 часов, в идеале лечебное голодание может длиться до суток. В это время можно лишь пить. Для отпаивания берут чистую воду, компоты, зеленый чай или лечебные отвары. Разрешено рассасывать кусочки фруктового льда. Питье дают небольшими порциями каждые 20 минут.
- Если рвота и понос возникли из-за некачественной продукции – промывают желудок. Взрослым людям и детям старше 3 лет эту процедуру можно сделать дома. Малышам младше трех лет желудок промывают только в условиях стационара.
- После того как рвота остановлена, у больного появляется чувство голода. Утолить его можно спелым бананом, печеным яблоком, сухариками с чаем. Если легкая пища не провоцирует новые приступы рвоты, то можно постепенно переходить на привычное питание, при этом избегая жирных и тяжелых продуктов.
Когда рвота возникает сразу после принятия прописанного доктором лекарственного препарата, его необходимо выпить снова в той же дозировке. Если женщину вырвало после приема гормональных таблеток, то остаток месяца желательно предохраняться иными способами.
Когда человека беспокоит только диарея, без тошноты и рвоты, можно принять смекту или активированный уголь. Обычно таких медикаментов хватает, чтобы нормализовать состояние здоровья за несколько часов. При поносе водой помочь сможет крепкий рисовый отвар с изюмом. Две столовые ложки риса и одну ложку изюма в течение получаса томят на медленном огне, затем процеживают и пьют через каждые полчаса.
Профилактика
Отравление пищей – распространенное явление, уберечься от которого возможно. Пока человек не отравился, стоит придерживаться написанных рекомендаций:
- Тщательно промывать овощи, фрукты перед употреблением.
- Мясо и рыбу подвергать тепловой обработке, какая бы свежая она не была.
- Мыть руки с мылом после работы по нарезанию мяса, рыбы.
- Доски для нарезки тщательно вымывать после мяса.
- Приготовленную еду хранить в холодильнике с закрытой крышкой.
- Готовую пищу хранить отдельно от сырой.
- Мясо размораживать перед готовкой, желательно в холодильнике.
- Перестать злоупотреблять питанием в кафе, барах, столовых. Особенно касается употребления салатов из свежих овощей, фруктов, блюд из мяса, рыбы.
Отравиться пищей очень просто, сложнее снова восстановить силы и здоровье. Человеку стоит беречь себя, родных, употребляя качественную пищу, отказываясь от алкоголя, употребляя в еду свежие, термически обработанные продукты, приобретённые в проверенных местах.
Рвота у ребёнка на море: SOS на отдыхе
Семейная поездка на морской курорт – прекрасный способ оздоровиться и отдохнуть. Поэтому большинство наших соотечественников стараются выкроить время и средства, чтобы отправиться летом на юг. Но порой вместо сказочных планов им приходится лечить рвоту и понос у ребёнка на море.
Отравление морской водой
Высокая концентрация соли в морской воде делает её непригодной для употребления. Несмотря на родительские запреты, малыш может все же наглотаться морской воды – намеренно или случайно, во время купания и игр на побережье. В этом случае рвота у ребёнка без температуры на море будет сопровождаться такими симптомами:
- резким упадком сил;
- вялостью;
- диареей;
- першением в носоглотке;
- побледнением кожных покровов.
Чаще всего симптомы возникают у детей в возрасте до 3 лет. Инкубационный период может достигать 10–14 дней.
Бактериальная или вирусная инфекция
Скопление большого количества людей на пляже повышает риск заражения ребёнка вирусом или бактериальной инфекцией. В этом случае симптоматика будет сходный с клиническими проявлениями пищевого отравления. Различить эти заболевания можно по следующим признакам:
- Длительность инкубационного периода – до 2 дней у отравления, и до 2 недель у инфекции.
- Температура тела – при отравлении она повышается незначительно (37–39), затем постепенно снижается. При бактериальной или вирусной инфекции показатель плавно нарастает до больших значений (40 и выше) на 2–3 сутки после заражения.
- Общая длительность недомогания. Если болезнь вызвана употреблением некачественной пищи, симптомы проходят в течение 2–3 суток. Бактериальные и вирусные инфекции длятся гораздо дольше – до 2–3 недель.
Точно диагностировать болезнь можно только в условиях стационара.
Солнечный или тепловой удар
Длительное пребывание малыша на солнце может привести к тепловому удару. Это состояние возникает при сильном перегреве организма; солнечный удар является его частным проявлением.
Характерные симптомы:
- резкий упадок сил;
- головокружение;
- тошнота и рвота;
- повышение температуры тела до 40 градусов;
- сильная головная боль;
- одышка;
- холодный пот;
- расширение зрачков;
- носовое кровотечение;
- учащение сердцебиения;
- при тяжёлом состоянии – судорожный синдром, потеря сознания.
Дети находятся в группе риска из-за слабости естественного механизма терморегуляции.
Взрослые могут не ощущать сильной жары, а для малыша она будет критичной.
Сильные солнечные ожоги также способны спровоцировать рвотный рефлекс. Они проявляются постепенно: симптомы достигают пика через 12–24 часа после посещения пляжа. Сопутствующие клинические проявления – высокая температура тела, озноб, покраснение кожи, образование волдырей.
Меры профилактики во время поездки на море
Для того чтобы получить от поездки на море максимальную пользу, нужно пробыть на курорте не менее 3 недель. За этот период может случиться множество неприятных сюрпризов. Чтобы предотвратить их, соблюдайте меры профилактики:
- не покупайте пищу на пляже, на стихийных рынках и лотках, не оборудованных холодильником;
- проверяйте сроки годности продуктов перед покупкой;
- не берите с собой на пляж скоропортящиеся блюда – лучше ограничьтесь предварительно вымытыми фруктами и овощами;
- если планируете перекусить на пляже, позаботьтесь о соблюдении правил гигиены (салфетки, дезинфицирующие спреи);
- всегда берите с собой аптечку с минимальным набором лекарств, а также достаточный объем чистой питьевой воды;
- не забывайте о необходимости защиты от ультрафиолета.
Чем помочь при отравлении
Если ребенку нет еще трех лет, нужно срочно искать врача
- Ребенка хорошо отпаивают маленькими порциями. После каждого рвотного приступа дают прополоскать рот и горло, чтобы снизить агрессивное воздействие соляной кислоты на слизистую.
- Больному дают адсорбенты, подойдет даже классический активированный уголь. Единственное, его нужно измельчить до состояния порошка перед применением.
- Если есть высокая температура, то необходимо дать парацетамол или нурофен в возрастной дозировке.
- Малыша укладывают в постель, приподняв верхнюю часть туловища повыше при помощи подушек.
Ребенка можно отпаивать обычной водой, компотом или аптечным регидроном. Для этой цели также можно использовать чай или напиток из лимона с медом. Нельзя давать малышу молочную продукцию, концентрированные соки и газировку.