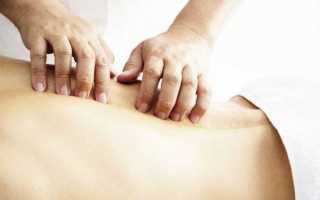
Болит спина после эпидуральной анестезии что делать
Как действует эпидуральная анестезия
Сущность процедуры заключается во внедрении анестетика, которым выступает местное обезболивающее средство и наркотик, в просвет меж жесткой спинномозговой оболочкой и позвонками. Вещество, попадая на нервишки, отключает чувствительность (Чувствительность (физиология) Чувствительность и специфичность — способность диагностического метода давать правильный результат. Чувствительность (техника) Чувствительность человека) по всей их длине от самого позвоночника. Человек при этом находится в полном сознании, утратив контроль над нижней частью тела, но при родах это не мешает длиться схваткам, и шея матки раскрывается обычно.
Блокировка опосля введения продукта происходит медлительно, наступает через 10-20 мин. и длится до конца родов. При необходимости через закрепленный катетер, извлекаемый опосля окончания родов, вводятся доп дозы. Через несколько часов опосля окончания родов чувствительность полностью восстанавливается.
Что делать?
Первое, что следует сделать – обратиться к врачу (желательно к тому, кто делал анестезию). Специалист установит причину болей и даст соответствующие рекомендации. В большинстве случаев боль не требует никакого дополнительного лечения и проходит самостоятельно. Если пациент настаивает, врач может порекомендовать обезболивающее средство. Самостоятельно назначать себе средства до консультации со специалистом категорически запрещается.
Интересно, что у многих пациентов боль в спине после эпидуальной анестезии может быть не связана с самой процедурой. Она может возникать из-за патологий пищеварительной, мочеполовой или сердечно-сосудистой системы. Изначально лучше обратиться к своему лечащему врачу, а он уже может отправить на консультацию к гинекологу, гастроэнтерологу, хирургу. При необходимости врач назначает проведение магнитно-резонансной томографии и электромиографии. Эти методы диагностики позволяют оценить состояние позвоночника и его структур.
Далее подбирается терапия, цель которой заключается в ускорении восстановления поврежденных нервных структур, восстановлении подвижности позвонков, устранении болезненных ощущений. Если болевой синдром появился после родов, специалист рекомендуют начинать лечение немедикаментозными способами терапии: физиотерапия, массаж и т.д. При необходимости назначается консультация психотерапевта.
Что назначают пациентам, не имеющим связь болевого синдрома с родами:
- антибактериальные средства при воспалительном процессе (цефалоспорины, пенициллины, макролиды);
- постельный режим;
- компрессы с противовоспалительными препаратами;
- прогревающие процедуры при условии отсутствия воспаления и нагноения;
- витамины.
Если в результате вмешательства произошло инфицирование места инъекции, абсцедирование гнойного очага, развился гнойный эпидурит и другие опасные осложнения, требуется радикальное лечение, которое дополняется медикаментозной терапией (антибиотики, противовоспалительные и др.).
Массаж — один из вариантов терапии болевого синдрома
Таким образом, боли в спине после спинальной анестезии в большинстве случаев проходят сами. Дискомфорт ощущается несколько дней (обычно не больше двух или трех). При выраженном болевом синдроме врач может порекомендовать нестероидные противовоспалительные препараты и согревающие компрессы.
Показания и противопоказания
Так как обезболивание можно проводить в разных частях позвоночного столба, включая шейный отдел, поясницу, то и показаний к его назначению множество. Применяется техника в лечении патологий опорно-двигательного аппарата, таких, как ишиас, грыжи межпозвоночных дисков и другие. Методика пользуется эффективностью в гинекологии, основные показания:
- назначение кесарева сечения или затяжные роды;
- опасность преждевременных, осложненных родов;
- повышенная чувствительность к боли;
- многоплодная беременность.
Техника применяется при необходимости проведения пластических манипуляций, для лечения заболевания почек, органов малого таза. Чтобы не допустить осложнений, перед проведением манипуляций осуществляется полное обследование пациента, так как существует группа противопоказаний. К ним относят состояния, когда в составе крови присутствуют бактерии, которые при процедуре могут попасть в спинной мозг или вызвать местную реакцию.
Обезболивание такой техникой не применяется при плохой свертываемости крови, инфекциях кожных покровов или обширных травмах в области введения наркоза. Нельзя выполнять технику при заболеваниях нервной системы – головного и спинного мозга. Перед анестезией выполняется проба на совместимость с анестетиком, и при индивидуальной непереносимости наркоз не применяется.
Остальные противопоказания определяет врач, исходя из возраста пациента, его состояния здоровья. Нередко запрещено назначать наркоз при ожирении, сколиозе и повышенном внутричерепном давлении.
Хотя и ходит слух, что при грыже поясничного отдела позвоночника нельзя назначать эпидуральную анестезию, – это мнение ошибочно. Опытный врач сможет ввести лекарство так, чтобы не затронуть участок, поврежденный грыжей. Кстати, нередко эпидуральная анестезия при грыже поясничного отдела необходима для лечения самой грыжи при неэффективности других методик.
Что такое эпидуральная анестезия
Для того чтобы обезболивающее подействовало на органы малого таза, лекарственный препарат вводят в область трех-четырех позвонков. При помощи специальной иглы в субарахноидальное пространство вводят анестетик, который блокирует нервные окончания и болевые импульсы в спинном мозге. Такую процедуру обезболивания должен проводить только квалифицированный специалист, так как существует риск повреждения твердой мозговой оболочки в момент прохождения иглы в эпидуральное пространство.
Для определения точного месторасположения эпидуральной области позвоночника, в которую будет вводиться инъекция, используют одну из методик:
Лекарство-анестетик вводится в эпидуральное пространство и полностью «отключает» чувствительность нижней части тела
- Метод «висячей капли». При этом в межостистую связку глубоко вводится инъекционная игла, и удаляется мандрен. К павильону иглы подвешивается капля анестетика или физраствора. По мере того, как игла будет продвигаться через плотные связки, капля на конце иглы не будет смещаться. Как только игла пройдет область желтой связки и достигнет эпидурального пространства, капля исчезнет. Это происходит под воздействием отрицательного давления. Но если в игле произойдет закупорка просвета (обтурирование), то капля начнет втягиваться внутрь иглы. Способ «висячей капли» применяется только анестезиологами с многолетним стажем работы.
- Метод «утраты сопротивления». Инъекционная игла вводится в межостистую связку, и после извлечения мандрена к ней присоединяют шприц с раствором хлорида натрия или воздухом. Если конец иглы не достиг эпидурального пространства, то попытки ввести хлорид натрия или воздух будут затруднительны. Это значит, что игла еще находится в толще межостистой связки и ее необходимо углублять.
Эпидуральная анестезия: плюсы и минусы
Как и любая другая медицинская процедура, эпидуралка имеет свои плюсы и минусы
Очень важно хорошо продумать все, прежде чем принять решение: необходимо, чтобы у женщины не было противопоказаний. Прежде чем рассматривать появление ребенка на свет с помощью обезболивания во время родов, подумайте, возможно, вы вполне справитесь самостоятельно
Плюсы эпидуральной анестезии
Что можно отнести к преимуществам эпидуральной анестезии:
- процесс родов становится максимально безболезненным, схватки чувствуются не так сильно;
- при очень длительных родах с помощью введения катетера с медикаментами можно немного передохнуть: прилечь, даже подремать;
- если у женщины часто бывает гипертония, анестетик поможет снять риск повышения артериального давления.
Минусы эпидуральной анестезии
Не стоит забывать и о минусах процедуры:
- если женщина страдает гипертонией, у нее может резко упасть давление;
- могут возникать осложнения разной степени тяжести;
- нарушается психоэмоциональный контроль с малышом. Многие женщины смотрят на это скептически, ведь главное – родить малыша без невыносимой боли и минимальным стрессом для него.
В процессе родов малыш также подвергается огромному стрессу – он познает новый мир. Есть исторический факт, который гласит о странном названии родов: «изгнание», проход крохи по половым путям.
Материнская утроба – самое безопасное место для ребенка, а огромный внешний мир воспринимается им как неизвестная, во многом враждебная среда. Каждая мама проходит этот болезненный процесс вместе со своим ребенком
В дальнейшем ей важно оберегать его от стрессовых факторов, а во время любой болезни хочется перенести все самой, только бы не болел ребенок
При родах происходит то же самое, поэтому лучше отдать предпочтение естественному пути. Подготовьтесь к этому сложному процессу, выучите техники дыхания, помогайте себе и малышу, настраивайтесь на лучшее. Ваш кроха получит от вас заряд эндорфина, выработка которого невозможна его организмом.
Если молодая мама не ощущает боли, ее организм блокирует продуцирование этого гормона. Эпидуральная анестезия может быть показана роженице с медицинской точки зрения, при осложнениях или экстренному хирургическому вмешательству. Нужно исходить из состояния женщины: если ей очень больно, лучше не медлить.
Каждая женщина сама решает, как ей быть: просить анестезию или отказаться. Если нет проблем и осложнений, постарайтесь пройти этот процесс самостоятельно. К тому же, есть много рисков, ведь это вмешательство в позвоночник.
Три мифа, связанных с анестезией такого рода
Метод безопасен полностью, если процедуру осуществляет опытный анестезиолог. Но среди пациентов бытуют как минимум три мифа, которые связаны с таким видом обезболивания, и их необходимо развеять.
- Многие считают, что после такой анестезии может наступить паралич. Бесспорно, вероятность такого поворота событий имеется, но она крайне мала. Опытный специалист не допустит фатальной ошибки, которая могла бы привести к парализации.
- Боли в месте введения катетера не пройдут. Да, спина будет болеть первое время после такой анестезии. Но болит она у всех, и в скором времени неприятные ощущения исчезнут.
- Говорят, что такая анестезия приводит к появлению опухолей. Это не верно. Связь между этим способом обезболивания и развитием опухолей научно не доказана. Максимум, что ожидает пациента – это гематома, которая со временем рассосется.
Последствия и осложнения после эпидуральной анестезии при родах
Осложнения могут возникнуть, если случается попадание анестетика в венозное русло эпидурального пространства. Это создает большую угрозу попадания препарата в кровоток. Если после введения катетера роженица чувствует неприятные симптомы (онемение языка, верхних и нижних конечностей, тошнота, головокружение, привкус во рту), нужно сразу сообщить об этом врачу.
Есть риск появления трудностей с дыханием. Это может произойти из – за воздействия препарата на нервные окончания, которые идут к мышцам, находящимся между ребрами.
Еще одна проблема, которая может возникнуть после применения эпидуральной анестезии – сильная головная или спинная боль. Причиной может стать сам процесс прокола твердой оболочки спинного мозга или попадания в эпидуральное пространство небольшого количества спинномозговой жидкости.
И головная, и спинная боль может пройти в течение одного дня, а может длиться несколько месяцев. Для того, чтобы ее снять, используется медикаментозный способ. В крайнем случае, прокол можно повторить – ввести на участок «утечки» немного крови роженицы. Это «запломбирует» прокол.
Может возникать понижение артериального давления. Яркие симптомы при этом: точки перед глазами, рвота, головокружение и тошнота. Чтобы этого не произошло, рекомендуется некоторое время после введения анестетика находиться в положении лежа, не делать резких движений и поставить капельницу.
Эпидуральная анестезия опасна также возникновением гипотонуса мышц мочевого пузыря, и как следствие – проблем с мочеиспусканием. Учтите, что иногда может произойти паралич нижних конечностей – наверное, самое неприятное и страшное осложнение после обезболивания.
Преимущества
По сравнению с другими методиками эпидуральная блокада имеет ряд преимуществ. Одна из главных положительных особенностей такой анестезии – сохранение сознания во время проведения операции. Поэтому ее часто используют во время неосложненных родов
Несмотря на отсутствие чувствительности сохраняется двигательная активность, что очень важно для роженицы
Введение препарата в спинномозговой канал не вызывает нарушения деятельности сердечно-сосудистой системы, что часто наблюдается при спинальной блокаде или наркозе. Артериальное давление при этом остается в пределах нормы.
Значительно ниже риск возникновения головных болей в период восстановления. Отсутствует также рефлекторная реакция со стороны дыхательных путей, не возникает спазма бронхов, поэтому такой вид анестезии можно применять у пациентов с бронхиальной астмой.
Эпидуральную анестезию разрешено многократно продлевать посредством введения небольших доз раствора через катетер. Поэтому такой вид блокады широко применяется во время сложных оперативных вмешательств, длящихся в течение нескольких часов.
Продолжение анестезии показано и в тех случаях, когда начавшиеся роды через естественные родовые пути невозможны и требуется выполнение кесарева сечения.
https://youtube.com/watch?v=xb63fL6tBmw
Как облегчить боль и к кому обратиться?
- После проведения диагностических мер и выявления причины боли, проводится лечение, основанное на применении следующих мер:
- Восстановлении физиологической подвижности пострадавшего отдела позвоночника при помощи остеопатии, учитывая показания и противопоказания к проведению данного вида процедур.
- Помощь в восстановлении поврежденной нервной ткани. Если использование медикаментов невозможно (при кормлении грудью), применяется магнитная стимуляция, но современные лекарства заметно ускоряют регенеративные процессы и способствуют полноценному восстановлению.
- При серьезных послеродовых нарушениях – тазовых расстройствах и парапарезе, решение о медикаментозном лечении принимается совместно с пациентом, при этом будет необходим отказ от кормления грудью.
- При образовании гнойных образований в области прокола производится оперативное вмешательство для предотвращения дальнейшего распространения инфекции.
После родов с применением эпидуральной анестезии при непрекращающихся болевых ощущениях в спине рекомендуется посетить мануального терапевта, который решает следующие задачи:
- Устраняет боль.
- Восстанавливает естественное положение суставов позвоночника, возвращая им естественную подвижность.
- Улучшает функционирование мышечного и связочного аппарата, систем и внутренних органов.
В большинстве случаев боль после проведения эпидуральной анестезии проходит сама, и врачебного вмешательства не требуется, хотя специалист может порекомендовать обезболивающие лекарства. Полностью избавиться от последствий данного вида обезболивания поможет уменьшение нагрузки на спину, правильная осанка, выполнение комплекса специальных упражнений и соблюдение режима питания, позволяющего контролировать нормальный вес тела.
источник
Что это такое?
Анестезией эпидуральной или анестезией перидуральной называется метод эффективного обезболивания, во время осуществления которого определенные анальгезирующие вещества вводятся при помощи тонкого катетера в область спинномозгового канала. Вводимые вещества – кетамин, лидокаин и другие, имеющие местное действие. Эффект этой процедуры прост с медицинской точки зрения – нервные импульсы не доходят до одного из главных центров нервной системы – спинного мозга. Также все мышцы больного расслабляются – наступает эффект миорелаксации. При этом больной осознает, что происходит, то есть находится в полном сознании, но при этом не испытывает неприятных ощущений и даже боли.
Эпидуральная анестезия
Данная форма обезболивания может быть использована:
- во время рождения ребенка;
- при кесаревом сечении;
- в качестве дополнительного метода обезболивания во время стандартного наркоза;
- для ликвидации болевого синдрома после хирургических вмешательств;
- в качестве анальгетика с местным действием во время проведения пластических или урологических операций.
Эпидуральная и спинальная анестезия: в чем отличие?
Наиболее известный вариант применения метода – оказание помощи во время родовой деятельности. Боль, испытываемая женщиной в этот период, считается одной из наиболее сильных вариаций болевого синдрома.
Принцип действия анестезии
Делать эпидуральную анестезию можно на любых участках позвоночного столба в зависимости от необходимости, от места проведения хирургического вмешательства. Сам позвоночник – это сложная структура, состоящая из большого числа позвонков, связанных между собой посредством межпозвонковых дисков и ряда других элементов. Структура каждого позвонка такова, что в его серединной части имеется отверстие. Целый ряд этих отверстий, «составленных» друг на друга, формируют длинный позвоночный канал, внутри которого и находится спинной мозг. В районе поясничного отдела он переходит в нить спинного мозга.
Эпидуральная анестезия во время беременности
Таблица. Методы определения места проведения.
| Метод | Описание |
|---|---|
| «Висячая капля» | Игла-катетер вводится в особую межостистую связку достаточно глубоко. Далее к ней подвешивается небольшая капля препарата или обычного физраствора, которая не будет смещаться, когда игла начнет продвигаться через связки. Но как только она достигнет именно эпидуральной области, капля пропадет благодаря физике – эффекту отрицательного давления. Самое главное, чтобы в игле не произошла закупорка – так называемое обтурирование; в этом случае капля втянется в полость иглы. Этот метод могут использовать только анестезиологи, имеющие большой стаж и опыт работы. |
| Утрата сопротивления | В этом случае катетер вводится в ту же самую межостистую связку, далее к ней присоединяется шприц, наполненный воздухом либо обычным хлоридом натрия. Их не получится ввести, пока кончик иглы не достигнет искомого эпидурального пространства. |
Препарат нужно вводить в правильное место
Показания и противопоказания
Основные причины использования эпидуральной анестезии озвучены выше, но стоит сказать непосредственно о показаниях и противопоказаниях этого метода. Например, в отношении родов показаниями могут стать:
- чрезмерно сильные боли или низкий порог боли у пациентки;
- кесарево сечение;
- дефицит воздуха у ребенка;
- большое количество плодов;
- дискоординация родовой деятельности;
- белок в моче;
- наличие серьезных патологий у будущей матери;
- неправильное положение малыша.
Такую анестезию также назначают, если требуется операция на нижних конечностях или органах пищеварения и необходимы ликвидация мышечных спазмов и снижение потерь крови.
Однако анестезию запрещено проводить при наличии:
- воспалительных процессов внутри позвоночного столба;
- проблем с сердцем;
- сколиоза;
- бактеремии, то есть содержания бактерий в составе крови;
- патологий нервной системы;
- нагноений и высыпаний на коже;
- аллергических реакций на препарат;
- низкой свертываемости крови.
Одним из достоинств метода можно назвать и то, что его разрешается проводиться в ряде случаев даже при наличии межпозвонковой грыжи. На состояние дисков негативного влияния процедура не окажет.
Техника проведения
Место введения раствора для эпидуральной анестезии
Впервые метод был применен в 1921 году в клинических условиях, но серьезно заинтересовались им только спустя десятилетие. В России этот способ обезболивания использовал хирург Б. Н. Хольцов в 1933 году. Метод взяли на вооружение, но отметили, что он требует от врача четкого представления об анатомии позвоночного столба и спинного мозга.
Спинной мозг расположен в канале позвоночного столба. Состоит он из двух элементов – серого и белого вещества. От спинного мозга отходят корешки – аксоны, которые задействованы в рефлекторной и проводниковой функции. Передние и задние корешки образуют спинномозговые нервы. Каждая пара нервных окончаний отвечает на свой участок спинного мозга, который в свою очередь регулирует определенную часть тела. Таким образом, особенности строения позвоночного столба, его функции, лежат в основе механизма проведения эпидуральной анестезии.
Спинной мозг покрыт двумя видами оболочек. Между ними существует пространство, которое заполнено спинномозговой жидкостью. Она служит для амортизации и защиты. Обе оболочки имеют дуральные карманы для защиты нервных корешков во время двигательного процесса. Там образуется эпидуральное пространство, куда вводится препарат для обезболивания. Это пространство содержит нервы, сосуды, жировую клетчатку.
Во время введения анестетика блокируются нервные импульсы, мышечные ткани полностью расслабляются. Однако изначально требуется подготовка пациента, сбор анамнеза, лабораторные анализы.
Процедура введения анестезии начинается после подключения к системе для инфузии, установления манжета для измерения АД, пульса, кислородной маски. Затем необходимо подготовить нужные инструменты и средства: анестетик, физиологический раствор, тампоны со спиртом, иглы с проводником, шприцы, катетер. Далее для больного определяют правильную позу (сидя или лежа), и нужный уровень позвоночного столба для введения. После этого производится тщательная дезинфекция зоны введения и осуществляется прокол. Препарат доставляется в область 2-4 позвонков. Затем пациенту обеспечивают постоянный контроль дыхательной системы, давления, пульса. Вся процедура занимает не более 10 минут.
Методика проведения
Техника обезболивания приравнивается к регионарным анестезиям и основана на введении лекарственного вещества в позвоночный столб с помощью катетера, методом прокола. Из плюсов техники то, что пациент находится в сознании, но не чувствует болезненных ощущений в области, на которую приходится обезболивание.
Эффект устранения боли основан на действии лекарственных препаратов-анестетиков, которые, влияя на мышечные ткани, расслабляют их, то есть наблюдается явление миорелаксации. Именно в позвоночнике находится огромное количество нервных окончаний и спинной мозг, отвечающий за иннервацию тканей и органов, а при воздействии обезболивающим веществом можно смело проводить оперативные манипуляции, не боясь за последствия.
Для достижения максимального эффекта лекарственное вещество вводится не в один, а в несколько позвонков, в основном от 3 до 4. По специальной игле в область субарахноидального пространства вводится препарат-анестетик, цель которого блокировка нервных окончаний и болевых импульсов спинного мозга. Чтобы не допустить негативные последствия после эпидуральной анестезии, технику должен выполнять высококвалифицированный врач в условиях полной стерильности.
Боли в спине после эпидуральной анестезии, если не соблюдена техника проведения, может быть связана с повреждением твердых мозговых оболочек в спинном мозге при прохождении иглы в область эпидурального пространства. Подобные осложнения бывают крайне редко, поэтому, чтобы не допустить такого, нужно соблюдать все правила проведения манипуляции как врачом, так и пациентом.
Чтобы ввести лекарство без осложнений, выделяют две техники проведения обезболивания;
- «Висячая капля» — эта методика основывается на введении иглы в часть межостистой связки, после чего происходит удаление манжеты. Происходит размещение на иглу капли средства, которое будет вводиться, или физраствора. С углублением иглы капля не должна отклоняться, пока игла не попадет в желтую связку рядом с эпидуральным пространством. Отрицательное давление вызовет исчезновение капли, что дает сигнал о введении обезболивающего вещества. Методика используется только врачами-профессионалами.
- «Утрата сопротивления» — методика заключается во введении иглы в часть межостистой связки и подключения к мандрену шприца с хлоридом натрия или воздухом. До момента достижения иглой эпидурального пространства врач будет ощущать сопротивление при надавливании на шприц, пока игла не достигнет нужной точки. Метод более распространен и безопасен.
Если соблюдаются все правила, происходит обработка перед операцией кожных покровов и исключаются противопоказания, то наркоз должен пройти без осложнений.
Показания
Данный вид блокады в настоящее время широко применяется при проведении хирургических вмешательств различной сложности. В зависимости от уровня обезболивания изменяется вероятность развития осложнений после проведения процедуры. Установлено, что наиболее безопасно проведение анестезии живота, груди, паха или ног, в то время.
Поэтому эпидуральную блокаду целесообразно применять в следующих случаях:
- при проведении оперативных вмешательств на промежности, органах малого таза, мочеполовой системы;
- для уменьшения болевых ощущений во время родов, в том числе и протекающих с осложнениями, когда необходимо провести кесарево сечение;
- для уменьшения послеоперационных болей – в таком случае блокада должна проводиться в течение нескольких дней;
- в качестве дополнительной анестезии при общем наркозе.
Информация! Данный вид блокады никогда не применяется для обезболивания области шеи и рук. Это связано с высоким риском развития осложнений при введении лекарства выше грудного отдела позвоночника.